Knie und Unterschenkel
Bakerzyste
Bakerzyste (Poplitealcyste, Kniegelenksganglion): Gutartige, gallertig oder flüssig gefüllte Zyste (Hohlraum) an der Rückseite des Kniegelenks. Es handelt sich um eine sackartige Ausbuchtung der Kniegelenkskapsel, die bei Kindern oft spontan, bei Erwachsenen meist bei Kniegelenksergüssen im Rahmen verschleißbedingter Erkrankungen entsteht. Wenn sich große Bakerzysten nicht von selbst zurückbilden, erfordern sie manchmal eine Operation.
Leitbeschwerden
- Meist schmerzlose walnuss- bis faustgroße Schwellung an der Rückseite des Kniegelenks mit prall-elastischer Konsistenz
- Druckgefühl und Bewegungseinschränkung bei großen Zysten
- Gelegentlich Ödeme (Schwellung durch Wassereinlagerung) am Unterschenkel.
Die Erkrankung
An Schwachstellen oder nach Einrissen der Gelenkkapsel entwickelt sich manchmal eine Aussackung (Zyste, Ganglion), die mit Gelenkflüssigkeit gefüllt ist. Sie schiebt sich an den großen Nerven und Gefäßen in der Kniekehle vorbei und zwischen den Ansätzen der Wadenmuskulatur hindurch, wo sie als Schwellung sichtbar wird. Oft treten Bakerzysten im Rahmen von Kniegelenkserkrankungen auf, die eine Reizung der Gelenkinnenhaut und damit eine vermehrte Produktion von Gelenkflüssigkeit verursachen. Typische Ursachen einer solchen symptomatischen Bakerzyste sind z. B. Kniegelenksarthrosen oder Meniskusverletzungen. Manchmal nimmt der Druck innerhalb der Zyste so zu, dass die Zystenwand an einer Stelle reißt und die Gelenkflüssigkeit in die Unterschenkelmuskulatur fließt (rupturierte Bakerzyste). Dieses Ereignis verursacht heftige Schmerzen und eine starke Entzündungsreaktion mit Schwellung und Rötung des gesamten Unterschenkels. Die Symptome ähneln denen einer tiefen Beinvenenthrombose und führen daher oft zu Verwechslungen.
In der Regel bereiten Bakerzysten jedoch keine oder wenig Beschwerden. Sie bilden sich oft ohne Behandlung zurück, sobald die zugrunde liegende Erkrankung (z. B. ein akut entzündlicher Schub einer Kniegelenksarthrose) wieder abklingt. Besonders bei Kindern verschwinden die Zysten meist so schnell, wie sie aufgetreten sind.
Das macht der Arzt
Der Befund ist meist eindeutig und lässt sich durch Ultraschall sichern. Um eine gerissene Bakerzyste von einer tiefen Beinvenenthrombose abzugrenzen, ist zusätzlich eine Darstellung des Blutflusses in den benachbarten Gefäßen durch eine [Farb]Duplexsonografie erforderlich.
Eine Therapie ist nur notwendig, wenn die Zyste zu platzen droht oder benachbarte Gefäße und Nerven unter Druck geraten. Weil die Zyste Folge einer Schädigung im Kniegelenk ist, bildet sie sich oft zurück, wenn die Ursache behoben wird.
Insofern untersucht der Arzt zuerst das Knie. Bei einem Meniskusschaden folgt daraufhin eine Kniespiegelung, um den Schaden endoskopisch zu beseitigen. Bei einer Arthrose ist die Situation schwieriger, weil die Arthrose selbst nicht behoben werden kann. Hier kann eine Kortisoninjektion oder eine Arthroskopie mit Gelenktoilette die beste Lösung sein. Bei fortgeschritttener Arthrose wird der Arzt erwägen, eine Knieendoprothese zu implantieren.
Nur selten, in Fällen, in denen die Knieschädigung nicht behandelt werden kann und die Beschwerden von der Zyste selber herrühren, entfernt der Arzt die Zyste über einen Schnitt in der Kniekehle. Wird der Reizzustand im Knie nicht gestoppt, droht allerdings, dass die Zyste über kurz oder lang wieder auftritt.
- www.rheuma-online.de – Rheumatologische Informationsplattform, Neuss: Bietet umfangreiches, ärztlich geleitetes Forum sowie zum Suchwort Bakerzyste zahlreiche Informationen. Verständliche Darstellung mit vielen Details.
- www.deutsches-arthrose-forum.de – Nicht kommerzielle, von der Deutschen Arthrose Stiftung unterstützte private Internetseite, Pforzheim: Sehr umfassend und informativ, bietet auch Regionalgruppen und eine Arthrose-Datenbank („Zugang zum Arthrose Forum“). Wählen Sie über die Rubrik Arthrose Archiv die Bakerzyste, und es werden Ihnen Erfahrungsberichte und Disskussionsforen angezeigt.
Kniegelenksarthrose
Kniegelenksarthrose (Gonarthrose): Verschleiß des Kniegelenkknorpels mit sekundären Veränderungen der kniegelenkbildenden Knochen. Tritt auf im Rahmen der normalen Alterung, im Rahmen chronischer Über- und Fehlbelastungen oder nach Unfällen. Betroffen sind meist ältere Menschen, gelegentlich auch jüngere Sportler nach Knieverletzungen. Durch nicht-operative Behandlungsmaßnahmen, z. B. medikamentöse Schmerztherapie, physikalische Therapie oder spezielle Schuhzurichtungen, lassen sich die Beschwerden lindern, jedoch nicht die Veränderungen aufhalten. Schwere Arthrosen erfordern dann eine operative Behandlung, wenn nicht-operative Maßnahmen die Schmerzen nicht mehr beherrschen können. In diesen Fällen kommen arthroskopische Verfahren, Umstellungs-Operationen oder eine Knieendoprothese als Gelenkersatzoperation in Frage.
- Schmerzen im Kniegelenk, besonders morgens nach dem Aufstehen (Anlaufschmerz)
- Gangunsicherheit auf unebenem Boden
- Schwellungen des Kniegelenks, besonders nach Belastungen
- Zunehmende Schmerzen bei Belastung wie Treppensteigen, besonders treppab
- Verkürzung der Gehstrecke und Einschränkung der Beweglichkeit als Spätsymptom.
Wann zum Arzt
In den nächsten Tagen bei Schmerzen im Knie, die länger als 3 Tage dauern.
In den nächsten Wochen bei allen schleichenden Verkürzungen der Gehstrecke.
Die Erkrankung
Die Kniegelenksarthrose beginnt mit Schäden an der Knorpelschicht, die sämtliche Gelenkflächen überzieht.
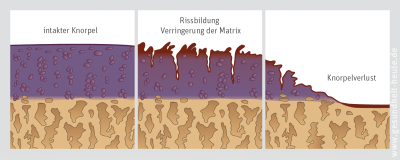
Später greifen die Zerstörungsprozesse auf die Knochenschicht unterhalb des Knorpels über. Im normalen Alterungsprozess entstehen die Schädigungen auch ohne besondere Belastung in Beruf oder Sport. Ein wesentlicher Risikofaktor für die Kniegelenksarthrose ist das Übergewicht. Bewegungsmangel verschärft das Problem zusätzlich, da der Gelenkknorpel im Ruhezustand schlechter mit Nährstoffen versorgt wird als in Bewegung. Manche Erkrankungen des Kniegelenks begünstigen ebenfalls das Auftreten einer Arthrose (sekundäre Arthrose), da sie den Gelenkknorpel an manchen Stellen übermäßig belasten. Zu diesen Risikofaktoren zählen angeborene oder erworbene Fehlstellungen, chronische Schäden des Bandapparats, besonders des vorderen Kreuzbands, Schädigungen des Knorpels durch Verletzungen und Meniskuserkrankungen. Tritt z. B. nach einer Verletzung des Innenmeniskus im inneren Bereich des Kniegelenks eine Arthrose auf, spricht der Arzt von einer medialen Gonarthrose, entsprechend von einer lateralen Gonarthrose bei Verschleiß im äußeren Anteil des Gelenks. Sehr häufig ist auch der femoro-patellare Gelenkanteil vom Arthroseprozess mit betroffen. Eine isolierte femoro-patellare Arthrose (Chondromalazia patellae, retropatellare Arthrose), bei der die Knorpelschicht lediglich an der Rückseite der Kniescheibe geschädigt ist, ist dagegen selten. Sie tritt meist im mittleren Lebensalter auf.
Ist der Knorpel abgenutzt, reiben die knöchernen Gelenkanteile aufeinander. Dies führt zu Schmerzen, Entzündungen und schwindender Knie-Beweglichkeit. Sowohl mit als auch ohne Behandlung schreitet dieser Prozess unaufhaltsam fort. Manchmal spitzen sich die Beschwerden krisenartig zu, wenn zur Arthrose eine entzündliche Reaktion hinzukommt. Solche Schübe einer aktivierten Arthrose treten meist als Folge von Überlastungen wie langem Gehen oder Stehen auf. Etwas ungenau werden sie als Reizknie bezeichnet. Das macht der Arzt Das Kernspinbild eines Kniegelenks mit fortgeschrittener Arthrose,
Ist der Knorpel völlig abgenutzt, reiben die knöchernen Gelenkanteile aufeinander. Dies führt zu Schmerzen, Entzündungen und langfristig zum Verlust der Beweglichkeit im Kniegelenk. Sowohl mit als auch ohne Behandlung schreitet die Erkrankung langsam, aber unaufhaltsam fort. Manchmal spitzen sich die Beschwerden krisenartig zu, wenn zur Arthrose eine entzündliche Reaktion hinzukommt. Solche Schübe einer aktivierten Arthrose treten meist als Folge von Belastungen wie langem Gehen oder Stehen auf. Etwas ungenau werden sie oft als Reizknie bezeichnet.

Zu den Kniegelenksarthrosen im weiteren Sinne zählt auch die Chondromalazia patellae, bei der die Knorpelschicht lediglich an der Rückseite der Kniescheibe geschädigt ist. Sie findet sich v. a. bei sportlich aktiven Jugendlichen und jüngeren Erwachsenen.
Das macht der Arzt
Diagnosesicherung. Meist vermutet der Arzt schon aufgrund der Schmerzbeschreibung und des typischen Alters der Betroffenen die Diagnose. Oft fällt bei der Betrachtung der Patienten neben einem hinkenden Gang auch eine X- oder O-Beinstellung des betroffenen Beins, eine Verdickung des Kniegelenks und/oder eine sichtbare Verringerung der Oberschenkelmuskulatur auf. Im Liegen prüft der Arzt die Beweglichkeit des Kniegelenks; treten dabei Schmerzen, Reiben und Knirschen auf, erhärtet sich der Verdacht auf eine Arthrose. Bei einer Entzündung im Rahmen einer aktivierten Arthrose kommt es manchmal durch vermehrte Produktion von Gelenkflüssigkeit zu einem Kniegelenkserguss. Dieser lässt sich gut von einer diffusen Schwellung abgrenzen, denn der Arzt hat in diesem Fall beim Betasten das Gefühl eines prallen Ballons, auf dem die Kniescheibe schwimmt oder tanzt.
Röntgenaufnahmen des Knies sichern die Diagnose. Insbesondere bei jüngeren Patienten und Sportlern ist manchmal auch ein Kernspin erforderlich, da sich nur hierdurch mögliche Arthroseursachen wie Kreuzbandverletzungen oder Meniskuseinrisse erkennen lassen.
Konservative Therapie. In leichten Fällen lohnt sich ein Versuch, durch Krankengymnastik die Muskulatur zu stärken, die das Kniegelenk stabilisiert. Maßnahmen der physikalischen Therapie, z. B. Wärme- und Kälteanwendungen oder Elektrotherapie, lindern bei vielen Patienten die Beschwerden. In manchen Fällen helfen Einlagen oder Erhöhungen des Schuhaußen- oder -innenrands, die angegriffenen Gelenkabschnitte zu entlasten und dadurch das Gehen zu erleichtern. Reichen diese Maßnahmen nicht aus, lässt sich die Gehfähigkeit meist durch Hilfsmittel wie einen Handstock oder Rollator erhalten. Da (schmerzarme) Bewegung einen positiven Einfluss auf die Kniegelenksarthrose hat, steht die Förderung der Beweglichkeit ganz im Vordergrund der Therapie.
Dies gilt jedoch nicht für die femoro-patellare Arthrose (Abnutzung des knorpeligen Anteils der Kniescheiben). Hier hilft nicht Bewegung, sondern Schonung des betroffenen Knies. Vor allem Lauftraining und häufiges Treppensteigen sind ungünstig.
Schmerzen und eine begleitende Entzündung sprechen gut auf Medikamente (z.B. NSAR oder Kortison) an. Der langfristige Nutzen von von Schmerzpräparaten und Kortison ist jedoch kritisch zu sehen. Abgesehen von deren systemischen Nebenwirkungen, z.B. auf Niere und Leber, schädigt etwa Kortison auf lange Sicht eher den Knorpel und ist allenfalls dann gerechtfertigt, wenn akute entzündliche Schübe nicht auf andere Therapiemaßnahmen ansprechen. Eine Option stellen jedoch intraartikuläre Injektionen von natürlicherweise im Knorpel vorkommender Hyaluronsäure dar. Sie wirken schmerzlindernd und verbessern die Gleiteigenschaften der Knorpelgelenke. In einer Meta-Analyse zeigte sich die Applikation von Hyaluronsäure als bestes Medikament, was die Beweglichkeit der Gelenke betrifft.
Operative Therapie. Ziel einer jeden Behandlung der Kniegelenksarthrose ist eine schmerzfreie Bewältigung des Alltags. Um diesem Ziel möglichst nahezukommen, ist die individuelle Auswahl des Operationszeitpunkts und -verfahrens entscheidend. Es ist sinnvoll, gelenkerhaltende von gelenkersetzenden Verfahren zu unterscheiden.
Die gelenkerhaltenden Verfahren beseitigen die Arthrose nicht, sondern lindern ihre Auswirkungen. Zu diesen Verfahren gehören:
- Die Umstellungsosteotomien: Durch das Einsetzen oder die Entnahme eines Keiles aus dem knienahen Schienbein oder dem knienahen Oberschenkelknochen wird die Beinachse verändert. Dadurch kann die Hauptbelastung von der Innenseite zur Außenseite des Kniegelenks (häufig) oder von außen nach Innen (eher selten) verlagert werden. Voraussetzung ist, dass der Gelenkanteil, auf den die Lastübertragung erfolgen soll, nicht oder nur minimal vorgeschädigt ist. Der Vorteil dieses Verfahrens ist die Erhaltung des eigenen Kniegelenks. Nachteilig ist, dass bisher nicht oder oder wenig geschädigte Anteile des Gelenks zugunsten der stark geschädigten Gelenkanteile vermehrt belastet werden. Geeignet sind für dieses Verfahren jüngere Patienten mit guter Knochensubstanz, die beruflich oder in der Freizeit hohe Ansprüche an das Kniegelenk haben, die nicht wesentlich übergewichtig sind und zu einer aufwendigen Nachbehandlung bereit sind.
- Die arthroskopischen Verfahren: Mit der Gelenkspiegelung lässt sich eine so genannte Kniegelenkstoilette (arthroskopische Lavage) durchführen. Dabei werden mit Minifräsen instabile Knorpelfetzen entfernt, die Gelenkflächen geglättet und Gewebetrümmer und entzündliche Gelenksflüssigkeit ausgespült. Manche Operateure bohren auch mit feinen Nägeln oder Bohrern freiliegende Knochenflächen an in der Hoffnung, so eine gewisse Ersatzknorpelbildung anzuregen. Der Nutzen der Kniegelenkstoilette ist allerdings fraglich, wennn nicht auch Meniskusschäden vorliegen, wie eine US-amerikanische Studie ergab.
- Die Synovektomien: Sie haben in der Arthrosebehandlung nur geringe Bedeutung. Häufig werden sie dagegen bei rheumatisch-entzündlichen Gelenkserkrankungen eingesetzt, bei denen die Gelenksinnenhaut der eigentliche Krankheitsherd ist. Die Entfernung der Gelenksinnenhaut (= Synovektomie) führt der Arzt entweder offen über einen Schnitt oder arthroskopisch mit Minifräsen durch.
Gelenkersetzende Verfahren beseitigen die Kniegelenksarthrose, die Betroffenen nehmen aber mit dem künstlichen Kniegelenk (Kniegelenksendoprothese) einen dauerhaften Fremdkörer auf. Die Rehabilitation ist sehr wichtig, aber sie ist weniger kompliziert und weniger langwierig als nach einer Umstellungsosteotomie. Die Schmerzen im Alltag nehmen mit einer Prothese zuverlässig ab, was bleibt ist eine reduzierte Beugefähigkeit gegenüber dem eigenen Gelenk. Im normalen Alltag bemerken die Patienten davon aber nur selten etwas: So gelingt es zumeist, wieder Fahrrad zu fahren, dabei genügt eine Beugefähigkeit von 115-120°.
Knieendoprothesen halten heute 15-20 Jahre, eine nach einer Wechseloperation eingebaute zweite Prothese aber viel kürzer. Daraus folgt, dass sich Knieprothesen nur für Patienten über 60 Jahren uneingeschränkt eignen.
Es gibt Prothesen zum Ersatz nur eines Gelenkteils (Schlittenprothesen, unicondyläre Prothesen) oder so genannte Oberflächenersatzprothesen, die den äußeren und inneren Gelenkanteil ersetzen. Bei diesen Knie-Totalendoprothesen (Knie-TEP) gibt es zusätzlich die Möglichkeit, die Kniescheibenrückfläche zu ersetzen. Letzteres ist aber komplikationsträchtig, so dass der Operateur, wenn möglich, zunächst versucht, darauf zu verzichten.
Selbsthilfe
Halten Sie Ihr Knie in Bewegung, ohne es dabei mehr als nötig zu belasten. Überflüssige Pfunde loszuwerden, entlastet das Kniegelenk und verstärkt den Spaß an sportlicher Aktivität. Als besonders knieschonende Sportarten gelten Radfahren ohne Steigung, Schwimmen (besonders Kraulen) und Skilanglauf. Auch Wandern mit Handstock ist für Patienten mit Kniegelenksarthrose empfehlenswert, solange das Gelände eben und der Boden weich ist. Joggen, alpines Skifahren, Tennis oder Ballsportarten sind dagegen weniger geeignet, da die abrupten Belastungen dem geschädigten Knorpel weiterhin zusetzen.
Auch im Alltag empfiehlt es sich, unebenes Gelände und Steigungen möglichst zu vermeiden. Benutzen Sie z. B. anstelle von Treppen den Aufzug oder die Rolltreppe. Wo sich Steigungen und Treppenaufgänge nicht vermeiden lassen, nehmen Sie sich ausreichend Zeit und stützen Sie sich am Treppengeländer ab. Beim Sitzen ist es ebenfalls wichtig, auf die Bedürfnisse des geschädigten Kniegelenks einzugehen: Strecken Sie die Beine öfter kurz aus und achten Sie darauf, dass sich Knie- und Hüftgelenk auf gleicher Höhe befinden, wenn Ihr Knie im rechten Winkel gebeugt ist. Eventuell ist ein Sitzkeil erforderlich, um die richtige Sitzhöhe zu erreichen.
Bei akuten Beschwerden, etwa nach übermäßiger Belastung, hilft oft Kälte, z. B. in Form von Kühlpacks. Chronische Schmerzen reagieren meist besser auf Wärme, etwa durch Gelenkwärmer oder Heizkissen. Teufelskralle und Weihrauch können als pflanzliche Schmerzmittel leichte Beschwerden lindern oder zur Unterstützung bei stärkeren Beschwerden eingesetzt werden.
Komplementärmedizin
Akupunktur. Speziell zur Kniegelenksarthrose liegen inzwischen Ergebnisse von groß angelegten Studien (GERAC- und ART-Studie) vor, die der Akupunktur bei dieser Erkrankung eine signifikante wissenschaftliche Wirksamkeit bescheinigen.
Physikalische Therapie. Wärmeanwendungen wie feucht-kalte Umschläge oder erwärmte Heublumensäckchen lindern die Beschwerden im chronischen Stadium. Wegen ihrer muskelentspannenden und durchblutungsfördernden Wirkungen sind auch Vollbäder mit Badezusätzen wie Schwefel, Sole oder Fichtennadeln empfehlenswert.
Bei einer aktivierten Arthrose stehen dagegen Kälteanwendungen wie kalte Umschläge oder Kältepackungen in Form von eis- oder kühlschrankgelagerten Quark- bzw. Moorpackungen im Vordergrund, die mehrmals täglich direkt auf das Knie gelegt werden.
Pflanzenheilkunde. Häufig eingesetzte standardisierte Pflanzenextrakte basieren auf Heilpflanzen, die sich v. a. durch stoffwechsel- oder durchblutungsfördernde sowie schmerzlindernde Wirkungen auszeichnen, allen voran Brennnesselblätter, Ackerschachtelhalmkraut und Löwenzahn. In vielen Fällen bietet sich eine längerfristige Anwendung an, z. B. in Form einer Teekur (z. B. Gerner® Rheumatee). Ansonsten kommen zur Linderung abnutzungsbedingter Gelenkschmerzen die gleichen Phytotherapeutika in Betracht wie zur Behandlung einer rheumatoiden Arthritis.
Enzymtherapie. Sie ist v. a. eine Option, wenn die Neigung zu häufigen Entzündungen (aktivierte Arthrosen) besteht. Zur Eindämmung der Entzündung wird das Ananasenzym Bromelain in hoher Dosierung einzeln (z. B. Bromelain-Pos®) oder in Kombination mit anderen Enzymen (z. B. mit dem Pankreasenzym in Wobenzym® N) in Tabletten- oder Pulverform eingenommen.
Akupunktur. Dass Akupunktur Gelenkabnutzungsbeschwerden positiv beeinflusst, gilt inzwischen als gesichert. Ob mit dem Verfahren eine langfristige Besserung erreicht werden kann, wird derzeit untersucht.
Homöopathie. Die Homöopathie nennt neben einer individuell abgestimmten Konstitutionsbehandlung u. a. Causticum, Calcarea phosphorica, Mercurius solubilis, Phosphorus und Sulfur sowie einige standardisierte Komplexmittel (z. B. Arthrose-Echtroplex® zur Injektion) als hilfreich zur Linderung von Gelenkabnutzungsbeschwerden. Bei fortgeschrittenem Gelenkverschleiß und den damit verbundenen Schmerzen und Bewegungsbeeinträchtigungen ist eine Kombination mit anderen Therapieformen angezeigt.
Nahrungsergänzungsmittel. Der Markt bietet vielerlei Nahrungsergänzungsmittel, denen knorpelschützende bzw. die Knorpelregeneration anregende Wirkungen zugeschrieben werden. Sie werden meist in Form von Kapseln eingenommen. Nach einigen Studien sollen Avocado-Soja-Öle, die sich durch einen besonders hohen Gehalt an Omega-3-Fettsäuren auszeichnen, sowie Grünlippmuschelextrake das Voranschreiten einer Arthrose (im Frühstadium) aufhalten, wenn die Präparate mindestens 3 Monate im Jahr eingenommen werden. Der vorgeblich knorpelregenerierende Effekt des Grünlippmuschelextrakts wird v. a. dem hohen Gehalt an Mangan, Methylsulfonylmethan, Chondroitinsulfat und Glucosaminsulfat zugeschrieben. Wie alle Therapieansätze, die direkt auf den Gelenkknorpel selbst Einfluss nehmen (sollen), haben sie sicher keinen Effekt mehr, wenn der Knorpel bereits stark geschädigt bzw. kaum oder gar nicht mehr vorhanden ist – in diesem Fall ist die Einnahme wirkungslos.
Für andere Extrakte, etwa aus Mikroalgen, Haifischknorpel oder Perilla-Öl, steht ein wissenschaftlicher Nachweis ihrer therapeutischen Wirksamkeit bislang vollständig aus.
Neuraltherapie. Lokale Injektionen oder Quaddelungen, z. B. mit Misteln, rund um das betroffene Knie, sollen helfen, Schmerzen zu lindern und die Beweglichkeit zu verbessern.
Magnettherapie. Es gibt Hinweise, dass die Magnettherapie den Knorpelaufbau stimuliert bzw. einen knorpelregenierenden Effekt hat. Es kann deshalb einen Versuch wert sein, das Verfahren bereits in einem frühen Stadium in einem mehrwöchigen Therapieintervall einzusetzen, also dann, wenn noch genug Gelenkknorpel vorhanden ist.
Entspannungstherapien. Yoga, Autogenes Training oder die Progressive Muskelrelaxation nach Jacobson haben sich – wie bei allen chronischen Schmerzen des Bewegungsapparats – auch zur Linderung von Arthrosebeschwerden bewährt.
Keinen wissenschaftlichen Beleg gibt es bislang für den therapeutischen Nutzen von Ausleitungs- oder Umstimmungsverfahren wie Cantharidenpflaster oder Eigenbluttherapie.
Weiterführende Informationen
- www.leitlinien.net – Stichwortsuche Gonarthrose: Ärztliche Leitlinie zu Diagnostik und Therapie der Erkrankung.
- www.deutsches-arthrose-forum.de – Internetseite der Deutschen Arthrose-Hilfe e. V., Frankfurt a. M.: Unter der Rubrik Arthrose Archiv finden Sie hilfreiche Informationen zur Gonarthose sowie Foren zum Ehrfahrungsaustausch und viele Tipps.
- www.medizinforum.de – Ärztlich geleitete, kommerzielle Internetseite der Medizin Forum AG, Bad Nauheim: Zum Suchwort Gonarthrose werden ihnen zahlreiche Foren angezeigt.
- G. Leibold: Arthritis und Arthrose. Ursachen, Symptome, ganzheitliche Behandlung. Oesch Verlag, 2005. Nicht speziell auf Kniearthrose zugeschnitten, aber sehr informativ.
Kniescheibenbruch
Kniescheibenbruch (Patellafraktur): Bruch der Kniescheibe in zwei oder mehrere Teilstücke, meist verursacht durch einen Sturz auf das gebeugte Knie oder einen Verkehrsunfall (Dashboardverletzung: Anschlagen des Knies am Armaturenbrett). Als seltenere Ursache findet sich eine plötzliche Beugung des mit Muskelkraft maximal gestreckten Kniegelenks. Die Verletzung führt zu starken Schmerzen und einer rasch zunehmenden Schwellung auf der Vorderseite des Kniegelenks, oft auch zu einem sichtbaren Bluterguss. Meist lässt sich das verletzte Kniegelenk nicht mehr aktiv strecken oder in Streckstellung halten.
Das macht der Arzt
Bei offenen, verschobenen oder klaffenden Kniescheibenbrüchen und wenig ausgeprägter Schwellung gelingt es dem Arzt manchmal, die Verletzung zu ertasten. Die sichere Diagnose und Einteilung der Bruchform erfordert jedoch immer eine Röntgenaufnahme. Zeigt diese einen einfachen, unverschobenen Bruch in Längsrichtung, ist bei erhaltener Streckfähigkeit des Kniegelenks eine konservative Behandlung möglich. Das verletzte Bein erhält eine Schiene und wird 6 Wochen lang unter krankengymnastischer Therapie teilweise entlastet.
Verschobene, klaffende oder mehrfache Brüche operiert der Arzt, indem er die Bruchstücke mit Bohrdrähten verbindet und zusätzlich mit einer Drahtschlinge stabilisiert. Seltener fixiert er die Bruchstücke mit Schrauben aneinander.
Kleine abgesprengte Knochenstücke entfernt er. Bei Trümmerbrüchen muss der Arzt sogar manchmal die gesamte verletzte Kniescheibe entfernen. Die Funktion des Knies bleibt dann dauerhaft eingeschränkt.
Im Anschluss an die Operation beginnt nach kurzer Ruhigstellung frühzeitig eine krankengymnastische Behandlung. Dabei liegt der Schwerpunkt auf dem Training der Oberschenkelmuskulatur, der Muskelkoordination und des Gangs. Nach etwa 3-6 Wochen ist wieder eine volle Belastung des operierten Beins erlaubt. In 70 % der Fälle erholt sich das Kniegelenk vollständig, beim Rest verbleiben Beschwerden wie belastungsabhängige Schmerzen, chronische Reizzustände oder eine Verminderung von Kraft und/oder Beweglichkeit im Kniegelenk. Manchmal wachsen die Knochenbruchstücke verschoben zusammen, sodass in der Oberfläche der Kniescheibe eine Stufe entsteht. Dann droht längerfristig eine Arthrose (Chondromalazia patellae). Die implantierten Metallteile verbleiben oft lebenslang in der Kniescheibe, wenn sie keine störenden Auswirkungen haben.
Kniescheibenverrenkung
Kniescheibenverrenkung (Patellaluxation): Seitliches Herausspringen der Kniescheibe aus der vorgesehenen Gleitbahn, meist nach außen. Bei der seltenen traumatischen Kniescheibenverrenkung ereignet sich die Verletzung im Rahmen eines Unfalls (z. B. Sturz oder starkes Verdrehen des Knies). Dabei entstehen meist begleitende Verletzungen an Bändern, Knorpel und Knochen. Davon zu unterscheiden ist die habituelle Kniescheibenverrenkung, die ohne vorangehenden Unfall auftritt und ungünstige anatomische Verhältnisse voraussetzt. Bei den meist jugendlichen Betroffenen springt die Kniescheibe häufig und ohne größere Beschwerden aus ihrem Gleitlager heraus und wieder spontan hinein.
Um Knorpelschäden gering zu halten, ist bei traumatischer Kniescheibenverrenkung eine sofortige Einrenkung erforderlich, bei posttraumatischer und habitueller Verrenkung eine operative Korrektur des Kniescheibenverlaufs. Trotzdem lässt sich eine spätere Arthrose nicht immer vermeiden.
Leitbeschwerden
- Plötzliches „Wegsacken“ des Kniegelenks, das sich anschließend nicht mehr strecken lässt
- Pralle Schwellung, Schmerzen und starke Druckempfindlichkeit an der Vorderseite des Kniegelenks
- Eventuell sichtbare Verlagerung der Kniescheibe nach außen (im Vergleich mit dem unverletzten Knie gut zu erkennen)
- Bei habitueller Kniescheibenverrenkung wiederholte schmerzlose Seitverschiebung der Kniescheibe während leichter Kniebeugung.
Wann zum Arzt
In den nächsten Tagen bei sichtbarer Verlagerung der Kniescheibe in leichter Beugestellung.
Sofort bei plötzlichem „Wegsacken“, Streckhemmung und starken Schmerzen im Kniegelenk sowie bei sichtbarer Verlagerung der Kniescheibe.
Die Erkrankung
Die Kniescheibe stellt das Zentrum des Streckapparats am Knie dar. Wenn man sich das Kniegelenk als Flaschenzug vorstellt, entspricht die Kniescheibe einer Umlenkrolle, die bei gebeugtem Knie für eine günstige Kraftübertragung von der vorderen Oberschenkelmuskulatur auf den Unterschenkel sorgt. Mit beiden Teilen des Streckapparats ist sie über kräftige Sehnen verbunden, die obere Quadrizepssehne und die untere Patellasehne. Bei jeder Bewegung im Kniegelenk gleitet die Kniescheibe bis zu 10 cm in einer knöchernen, von Knorpel überzogenen Rinne zwischen den beiden Oberschenkelköpfen. Sie wird dabei durch zwei seitlich verlaufende Bänder sowie eine v-förmige Ausgestaltung ihrer Rückseite gesichert.
Eine normal geformte, von intakten Bändern stabilisierte Kniescheibe entfernt sich nur dann aus ihrer Gleitbahn, wenn massive Gewalt einwirkt. In den meisten Fällen von traumatischer und posttraumatischer Kniescheibenverrenkung sowie bei allen habituellen Verrenkungen finden sich jedoch ungünstige anatomische Verhältnisse, die ein Herausspringen begünstigen: eine fehlerhaft angelegte oder ungewöhnlich hochstehende Kniescheibe, ein zu flach ausgeformtes Gleitlager, ein anlagebedingt lockerer Bandapparat oder schwache Oberschenkelmuskeln, die das Knie nicht richtig zu führen vermögen. Häufig sind beide Seiten von diesen Veränderungen betroffen. Während des Wachstums verstärken sich die Risikofaktoren oft gegenseitig und führen dabei zu einer so ausgeprägten Instabilität der Kniescheibe, dass sich diese bei jeder Kniebeugung kurzfristig verlagert. Obwohl meist schmerzfrei, erfordert diese Anomalität unbedingt eine Behandlung, da sie sonst längerfristig zu Knorpelschäden und nachfolgender Arthrose (Chondromalazia patellae) führt.
Das macht der Arzt
Diagnosesicherung. Eine verrenkte Kniescheibe erkennt der Arzt auf den ersten Blick. Die Diagnose wird jedoch schwierig, wenn sich die Kniescheibe bereits spontan zurückverlagert hat – dann zeugen nur noch die Beschreibungen des Patienten und unspezifische Symptome wie Schmerz und Gelenkerguss von der abgelaufenen Verletzung. Anatomische Besonderheiten, die eine Verrenkung begünstigen, entdeckt der Arzt manchmal durch Funktionstests (z. B. Verschiebefähigkeit der Kniescheibe). Sicher nachweisen lassen sie sich durch Röntgenaufnahmen, die außerdem knöcherne Begleitverletzungen erkennbar machen. Besteht ein Verdacht auf Muskel-, Kapsel-, Bänder- und Knorpelschäden, kommt UItraschall und/oder Kernspin zum Einsatz, eventuell auch eine Gelenkspiegelung.
Konservative Therapie. Finden sich keine Knochen- oder Knorpelverletzungen und handelt es sich um eine erstmalige Verrenkung, lässt sie sich meist konservativ behandeln. Dabei renkt der Arzt - wenn nötig unter Narkose - die Kniescheibe schnellstmöglich ein, indem er das Knie überstreckt und die Kniescheibe mit Druck in ihre Gleitbahn zurückschiebt. Schmerzmittel (NSAR) und Kälteanwendungen reduzieren die anfänglichen Beschwerden und fördern den Heilungsverlauf. Einen größeren Gelenkerguss zieht der Arzt mit einer Spritze ab. Anschließend stellt er das verletzte Knie meist durch einen Gips oder eine bewegliche Schiene für 3 bis 6 Wochen ruhig.
Operative Therapie. Eine Operation ist immer dann angezeigt, wenn größere Begleitverletzungen bestehen oder wenn eine anatomische Fehlstellung zur habituellen oder posttraumatischen Kniescheibenverrenkung führt. Da mit jeder Verrenkung wertvolle Knorpelmasse unwiederbringlich verloren geht, hat jedes der über 100 möglichen Operationsverfahren zum Ziel, die Kniescheibe dauerhaft zu stabilisieren. Dies lässt sich z. B. erreichen durch Straffung und Naht von Bändern oder Versetzung des Patellasehnenansatzes am Unterschenkel. Abgesprengte Knorpel- oder Knochenanteile fixiert der Arzt, falls möglich, wieder am ursprünglichen Ort. Manche kleinere Operationen lassen sich minimal-invasiv im Rahmen einer Gelenkspiegelung durchführen. In der Nachbehandlungsphase steht eine krankengymnastische Übungsbehandlung im Vordergrund. Oft verordnet der Arzt für 3 bis 6 Wochen eine bewegliche Schiene, die stärkere Beugebewegungen verhindert. Auch bei idealer Therapie und Nachbehandlung lassen sich jedoch Schäden an der Knorpelgleitfläche von Kniescheibe und Oberschenkel nicht sicher verhindern.
Vorsorge
Durch Muskelaufbautraining, ausreichendes Aufwärmen der Muskulatur vor dem Sport und defensive Sportausübung gelingt es eventuell, einer wiederholten Kniescheibenverrenkung bei wenig ausgeprägten anatomischen Fehlstellungen vorzubeugen. Manchen Betroffenen hilft auch das Tragen einer speziellen Kniescheibenbandage.
Knieschmerz, vorderer
Vorderer Knieschmerz: Sammelbegriff verschiedener Erkrankungen, die Beschwerden im vorderen Gelenkanteil des Kniegelenks verursachen. Betroffen sind oft sportliche Menschen unter 60 Jahren. Zu dem häufigen Krankheitsbild zählen viele entzündliche und überlastungsbedingte Erkrankungen im Bereich Kapsel, Sehnen, Bänder und anderer Weichteile des Kniegelenks.
Leitbeschwerden
- Schmerzen hinter, neben oder unterhalb der Kniescheibe
- Belastungsschmerzen insbesondere beim Trepp- oder Bergabgehen und beim Aufstehen aus der Hocke, eventuell auch generell beim Gehen
- Beschwerden oft am schlimmsten zu Beginn (Anlaufschmerz) und/oder nach Abschluss einer Belastung
- Schwellungen in Höhe oder unterhalb der Kniescheibe
- Bewegungseinschränkungen durch Schmerzen oder Spannungsgefühl.
Wann zum Arzt
In den nächsten Tagen bei Schmerzen im Knie, die länger als 3 Tage dauern.
Die Erkrankung
Der vordere Knieschmerz ist ein sehr häufiges Krankheitsbild bei jüngeren, sportlich aktiven Menschen. Seine Ursache liegt meist in einer Fehl- oder Überlastung von Teilen des Kniegelenks oder seines Sehnen- und Bandapparats, besonders häufig in einer Sehnenansatzentzündung. Seltener ist er Ausdruck einer verschleißbedingten Erkrankung des Kniescheibenknorpels oder des Kniegelenks (Kniegelenksarthrose). Welche Erkrankung einen vorderen Knieschmerz auslöst, ist oft schwer zu erkennen, zumal die Krankheitsbegriffe sich teilweise überlappen. Typische Diagnosen sind:
Springerknie (Jumper’s Knee, Patellaspitzensyndrom): Diese häufigste Sehnenansatzentzündung des Kniegelenks tritt v. a. bei Basketball- und Volleyballspielern auf, gelegentlich auch bei Gewichthebern, Radfahrern, Hoch- und Weitspringern. Anlagebedingte Veränderungen wie ein Hochstand der Kniescheibe oder eine angeborene Bandschwäche begünstigen die Erkrankung, ebenso ein zurückliegender Morbus Osgood-Schlatter. Die schmerzhaften Veränderungen finden sich am unteren Pol der Kniescheibe (Patella) und an der Vorderkante des Schienbeins, wo das Kniescheibenband (Ligamentum patellae) am Knochen ansetzt und extreme Zugbelastungen auszuhalten hat. In 20–30 % der Fälle tritt das Springerknie beidseitig auf. Häufig entwickelt es sich zu einem chronischen, über viele Monate bis Jahre anhaltenden Krankheitsbild mit beschwerdearmen Phasen, aber häufig wiederkehrenden Schmerzen nach Belastungsspitzen.
Läuferknie (Entzündung des Tractus iliotibialis): Wenn nach längerem Laufen oder Radfahren Beschwerden an der äußeren Seite der Kniescheibe auftreten, ist dafür oft eine Entzündung des Tractus iliotibialis verantwortlich. Diese Sehnenplatte verläuft von der äußeren Hüfte über Oberschenkel und Knie bis zur Außenseite des Schienbeinkopfs. Beim Beugen und Strecken des Beins gleitet sie über die Gelenkrolle an der Außenseite des Kniegelenks. An dieser Stelle kommt es zu Reibungen, wenn die Sehnenplatte durch ein muskuläres Ungleichgewicht unter erhöhter Spannung steht. Die verstärkte Reibung führt längerfristig zu Reizerscheinungen und Entzündungen am knienahen Teil der Sehnenplatte. O-Beine und Fußdeformitäten wie Spreizfüße oder Hohlfüße fördern die Erkrankung.
Ansatztendinose des Pes anserinus: Neben dem inneren Rand der Kniescheibe setzen mehrere Oberschenkelmuskeln in einer gemeinsamen Sehnenplatte, dem Pes anserinus (wörtlich „Gänsefuß“), am Schienbeinkopf an. Zu schmerzhaften Entzündungen kommt es insbesondere bei Joggern und älteren Menschen mit einem künstlichen Kniegelenk. Oft führen starke Belastungen erst am nächsten Tag zu Beschwerden.
Erkrankungen des Hoffaschen Fettkörpers: Hinter und unterhalb der Kniescheibe befindet sich Fettgewebe, das als Hoffascher Fettkörper bezeichnet wird. Dieser ist schmerzhaft zu spüren, wenn er durch Gewalteinwirkung (z. B. Sturz auf das Knie) einreißt oder sich bei (sportlicher) Überlastung des Knies entzündet. Im ersten Fall tritt der stechende vordere Knieschmerz plötzlich auf, im zweiten nimmt er langsam zu.
Parapatellares Schmerzsyndrom (Chondropathia patellae): Diese häufig gestellte Diagnose beschreibt belastungsabhängige Schmerzen hinter der Kniescheibe, die besonders beim Bergab- oder Treppabgehen und beim Aufstehen nach längeren Sitzpausen auftreten. Die Schmerzen entstehen nicht durch Schäden am Kniescheibenknorpel, wie früher angenommen wurde, sondern im Wesentlichen durch überlastungsbedingte Reizzustände von Sehnen und Bändern, die an der Kniescheibe ansetzen oder seitlich davon verlaufen. Auch das Springerknie gehört zum parapatellaren Schmerzsyndrom, ebenso die Ansatzentzündung der Quadrizepssehne, die in den oberen Pol der Kniescheibe einstrahlt. Als Ursache vermuten die Ärzte einen Fehllauf der Kniescheibe in ihrem Gleitlager, das von den beiden Gelenkrollen des Oberschenkelknochens gebildet wird (Abb. Knie). Betroffen sind oft sportlich aktive Jugendliche während des pubertären Wachstumsschubs oder Menschen, die viel in Kniebeugung arbeiten. Da keine Strukturen geschädigt sind, heilt die Erkrankung folgenlos.
Die Chondromalazia patellae wird wegen der Ähnlichkeit der Begriffe, Ursachen und Symptomatik oft mit dem paratatellaren Schmerzsyndrom verwechselt oder gleichgestellt. Sie ist aber eine Form der Kniegelenksarthrose.
Zu einem vorderen Knieschmerz führen im weiteren Sinn auch die Osteochondrosis dissecans und die Schleimbeutelentzündung am Knie, die beide in einem eigenen Abschnitt besprochen sind.
Das macht der Arzt und Selbsthilfe
Diagnosesicherung. Durch eine klinische Untersuchung erfasst der Arzt, wann die Beschwerden auftreten, wo der Schmerzpunkt liegt, ob eine Schwellung vorliegt, ob die Sehnen verdickt sind und ob Kniescheibe oder Sehnen sich im Gleitlager reiben. Mit Ultraschall lassen sich Verdickungen und Entzündungszeichen an Sehnen und Sehnenansätzen erkennen. Vermutet der Arzt Schädigungen am Kniescheibenknorpel, weil er z. B. bei einem Patienten im mittleren Lebensalter ein deutliches Reiben der Kniescheibe (Krepitation) festgestellt, ordnet er spezielles Röntgen oder Kernspin an, um die Verdachtsdiagnose zu bestätigen. Auf Röntgenbildern werden auch manchmal Verkalkungen sichtbar, die als mögliches Spätsymptom bei chronischen Sehnenansatzentzündungen auftreten.
Schonung. Da die meisten Ursachen des vorderen Knieschmerzes auf momentaner Überlastung der beteiligten Strukturen beruhen, ist Schonung die Grundmaßnahme jeder Therapie. Nur selten ist dazu eine kurzfristige Ruhigstellung erforderlich, z. B. durch einen
Sonstige Therapien. Verschiedene physiotherapeutische Verfahren, z. B. Ultraschall, Elektrotherapie, manuelle Therapie, Anwendung von Kälte, Sehnenmassage und gezielte Dehnübungen ergänzen die Therapie. Bei Bedarf ergänzen Schmerzmittel (NSAR) und Sportsalben (z. B. Diclofenac-ratiopharm® Gel) die Therapie. Bei Sehnenansatzentzündungen bringen oft lokale Injektionen mit einem Betäubungsmittel eine sofortige, wenn auch nicht anhaltende Schmerzerleichterung.
Bei anhaltenden Beschwerden stehen Bewegungsübungen im Vordergrund. Besonders für Sportler entwickeln Physiotherapeuten und Sportlehrer ein geeignetes Trainingsprogramm, um durch spezielle Übungen und Anleitungen zur korrekten Technik künftige Überlastungen zu vermeiden. Manche Sportler profitieren von Bandagen, die auf eine stabilisierende und schmerzlindernde Wirkung ausgelegt sind. Allerdings ist umstritten, ob die Wirkung über einen psychologischen Effekt hinausgeht.
Bei chronischen Beschwerden wird auch zunehmend die extrakorporale Stoßwellentherapie eingesetzt; allerdings übernehmen die gesetzlichen Krankenkassen nicht die Kosten, da ein wissenschaftlicher Beweis der Wirksamkeit bei dieser Anwendung noch aussteht. Ebenfalls umstritten ist der Nutzen von Knorpelschutzmitteln (z. B. Hyaluronsäure) bei Schädigung des Kniescheibenknorpels: Hinter die Kniescheibe gespritzt sollen sie längerfristig Schmerzen lindern.
Operationen spielen bei der Behandlung des vorderen Knieschmerzes erst dann eine Rolle, wenn die konservative Therapie dauerhaft versagt. Bei starkem Fehllauf der Kniescheibe bietet sich eine operative Versetzung an. Der Engriff erfolgt meist im Rahmen einer Gelenkspiegelung (Arthroskopie), die in gleicher Sitzung eine Glättung von aufgerautem Knorpel ermöglicht. Auch ein schmerzhaft erkrankter Hoffascher Fettkörper lässt sich arthroskopisch behandeln.
Komplementärmedizin
Komplementärmedizinische Verfahren wie Akupunktur, Magnettherapie und Homöopathie berichten von Behandlungserfolgen, wenn die Therapie auf das individuelle Beschwerdebild abgestimmt ist. Entspannungstherapien wie Autogenes Training, Yoga oder Progressive Muskelrelaxation nach Jacobson können helfen, mit schmerzverstärkenden Anspannungen des Alltags besser umzugehen und sich auch dann entspannen zu können, wenn sich die Schmerzen besonders stark bemerkbar machen.
Vorsorge
Vorsorge beim vorderen Knieschmerz bedeutet im Wesentlichen, sportartspezifische Überlastungen zu vermeiden. Gezielte Dehnübungen und eine dosierte Steigerung der Trainingsintensität bereiten die betroffenen Sehnen und Bänder auf die Belastung vor. Sportartgerechtes Schuhwerk sorgt für die Vermeidung von Belastungsspitzen. Ersetzen Sie Laufschuhe nach spätestens 600 km, da die Dämpfungswirkung und Führung durch die Sohle dann zunehmend nachlassen. Achten Sie außerdem darauf, Laufstrecke und Tempo häufig zu wechseln, um einer einförmigen Belastung vorzubeugen.
Im Alltag empfiehlt sich für Frauen mit vorderem Knieschmerz das Tragen von flachen Schuhen. Gegebenenfalls sind auch „Roots-Schuhe“ mit negativem Absatz sinnvoll, da auf diese Weise der Bandapparat des Kniegelenks entlastet wird. Wichtig ist auch, wann immer möglich Knien, Hocken und Sitzen mit überschlagenen Beinen zu vermeiden – diese Körperpositionen sind nämlich Gift für die Kniescheiben.
Weiterführende Informationen
- www.dr-gumpert.de – Privat unterhaltenes Informationsportal von P. Gumpert, Taunusstein: Für das Suchwort Knieschmerz erhalten Sie ausführliche Darstellungen verschiedener Ursachen von Knieschmerzen, unter der Rubrik Knie hilfreiche Hintergrundinformationen.
- www.rheuma-online.de – Rheumatologische Informationsplattform, Neuss: Bietet umfangreiches, ärztlich geleitetes Forum sowie zum Suchwort Knieschmerz zahlreiche Informationen. Verständliche Darstellung mit vielen Details.
- U. Wegner: Sportverletzungen. Symptome, Ursachen, Therapien. Schlütersche, 2002. Kurze verständliche Beschreibung der gängigsten Sportverletzungen mit vielen Bildern.
- M. Marquardt et al: Die Laufbibel. Spomedis, 2007. Standardwerk zu Lauftechnik, Ernährung, Trainingsplänen, Schuhwerk und Verletzungsprophylaxe.
Kreuzbandverletzung
Kreuzbandverletzung (Kreuzbandriss): Teilweiser oder vollständiger Riss von vorderem und/oder hinterem Kreuzband, die im Kniegelenk den Oberschenkelknochen mit dem Schienbein verbinden. Die Verletzung entsteht typischerweise durch Verdrehen des Kniegelenks bei feststehendem Unterschenkel. Ursache sind meist Sportunfälle, z. B. beim Fußball, Alpinskisport oder Tennis; seltener Verkehrsunfälle mit Anprallen des Unterschenkels am Armaturenbrett. Kreuzbandverletzungen treten häufig in Kombination mit Meniskusverletzungen, Seitenbandrissen und/oder Verletzungen der Kniegelenkskapsel auf. Unbehandelt führen sie zur Instabilität des verletzten Knies, langfristig eventuell zu Meniskusschäden oder Arthrose. Bei jüngeren oder sportlich aktiven Menschen wird deshalb ein gerissenes (insbesondere vorderes) Kreuzband meist ersetzt.
- Anfangs oft heftige Schmerzen, die rasch nachlassen
- Schwellung des Knies, sowohl direkt nach dem Unfall als auch eventuell später nach Belastungen
- Gefühl der Instabilität, besonders beim Gehen auf unebenem Gelände oder Treppabgehen: Das Knie „gibt nach“ (giving way).
Wann zum Arzt
In den nächsten Tagen bei allen unklaren Kniebeschwerden, besonders bei Instabilität.
Sofort bei allen schmerzhaften Knieerkrankungen nach einer Verletzung.
Die Erkrankung
Die beiden Kreuzbänder verlaufen zwischen den Gelenkrollen des Oberschenkelknochens zur Mitte des Tibiaplateaus. Von oben nach unten betrachtet hat das vordere Kreuzband die Richtung von außen-hinten nach innen-vorne, das seltener verletzte hintere Kreuzband von innen-vorne nach außen-hinten. Die Kreuzbänder sind zusammen mit den Menisken und den seitlich verlaufenden Innen- und Außenbändern (Seitenbändern) wesentlich an der Führung des Kniegelenks beteiligt. Dabei verhindert das vordere Kreuzband ein Abgleiten des Schienbeinkopfs nach vorne, das hintere Kreuzband ein Abgleiten nach hinten.
Besonders bei Drehbewegungen mit gebeugtem Knie geraten die Bänder unter Zug; eine zusätzliche Kippbewegung führt dann möglicherweise zum Riss. Ein klassisches Verletzungsmuster ist etwa der Sturz eines Fußballers über das „stehen gebliebene“ Bein eines Kontrahenten oder das „Einfädeln“ einer Slalomstange beim Skirennlauf. Meist schießt sofort ein heftiger Schmerz ein, der anschließend rasch nachlässt und bei erneuter Belastung wiederkehrt. Nach Abklingen der akuten Beschwerden entwickelt sich bei vielen Patienten eine chronische Instabilität des Kniegelenks, da sich die fehlende Funktion des verletzten Kreuzbands nicht vollständig durch die Oberschenkelmuskulatur kompensieren lässt. Vor allem beim Gehen auf unebenem Gelände empfinden die Betroffenen ein unangenehmes „Nachgeben“ des geschädigten Kniegelenks. Zu den chronischen Beschwerden zählen auch wiederkehrende Schwellungen, oft nach geringfügigen Belastungen. Manchmal sind die Beschwerden so geringfügig, dass eine Kreuzbandverletzung über viele Jahre unerkannt bleibt. Langfristig führt die ungleichmäßige Belastung der Gelenkflächen jedoch oft zu einer frühzeitigen Kniegelenksarthrose oder verschleißbedingten Meniskusverletzungen, v. a. bei sportlich aktiven Menschen.
Eine Kreuzbandverletzung kommt selten allein – meistens ist eines der Seitenbänder ebenfalls verletzt, oft auch ein Meniskus und die Gelenkkapsel. Besonders häufig ist die Unhappy Triad: Ein Riss des vorderen Kreuzbands und des Innenbands, kombiniert mit einer Innenmeniskusverletzung. Nur sehr selten kommt es zu einem isolierten Seitenbandriss.
Das macht der Arzt
Diagnosesicherung. Weder die Unfallsituation noch die akuten Symptome geben eindeutige Hinweise auf eine frische Kreuzbandverletzung; sie finden sich ebenso bei anderen Knieverletzungen wie einer Verstauchung oder einer Meniskusverletzung. Eine spezifische Untersuchungsmethode stellen Stabilitätstests dar, die die Funktion der Kreuzbänder prüfen: Das vordere Kreuzband verhindert die so genannte vordere Schublade: Bei einem vollständigen Riss des Vorderbands lässt sich der gebeugte wie eine Schublade gegenüber dem Oberschenkel von hinten nach vorne verschieben. Bei einem Abriss des Hinterbands lässt sich der gebeugte Unterschenkel dagegen von hinten nach vorne verschieben. Entsprechend verhindert das hintere Kreuzband die so genannte hintere Schublade. Da Kreuzbandverletzungen oft in Verbindung mit Meniskusverletzungen auftreten, schließt sich die Suche nach Meniskuszeichen an. Die Untersuchungen sind jedoch bei akuten Verletzungen nur so weit aussagekräftig, wie der Verletzte diese trotz Schmerzen zulassen kann.
Ein Röntgenbild gibt Aufschluss über eventuelle knöcherne Begleitverletzungen, während die Kreuzbandverletzung am besten im Kernspin nachweisbar ist. Einen größeren Gelenkerguss saugt der Arzt mit einer Spritze ab, um den Knorpel und die restlichen Weichteile zu entlasten. Dabei erhärtet ein blutiger Erguss den Verdacht auf eine Kreuzbandverletzung, beweist ihn aber nicht.
Konservative Therapie. Der Verzicht auf eine Operation ist gerechtfertigt, wenn der Verletzte älter und sportlich wenig aktiv oder aus medizinischen Gründen nicht operationsfähig ist. Nach Abklingen der akuten Beschwerden erhält der Patient eine Kunststoffschiene und intensive Krankengymnastik, unterstützt durch physikalische Maßnahmen wie Kälteanwendungen, Reizstrom- und Ultraschalltherapie. Für den langfristigen Erfolg ist wichtig, dass ein lebenslanges, konsequent und selbstständig durchgeführtes Muskeltraining erfolgt. Nur so lässt sich erreichen, dass die Oberschenkelmuskulatur die Aufgabe des gerissenen Kreuzbands übernimmt und das Kniegelenk ausreichend stabilisiert. Erfahrungsgemäß erlangt ein Drittel der Patienten (zumindest vorübergehend) seine sportliche Leistungsfähigkeit wieder, ein weiteres Drittel kommt mit Einschränkungen gut im Alltag zurecht. Das letzte Drittel benötigt wegen einer starken Instabilität des Kniegelenks später doch noch eine Operation.
Operative Therapie. Der optimale Zeitpunkt für eine Operation liegt 6–12 Wochen nach der Verletzung, wenn die akuten Symptome abgeklungen sind. Der weitaus überwiegende Teil sind Ersatzoperationen des vorderen Kreuzbands, da dieses häufiger verletzt ist und auch wesentlich mehr zur Stabilität des Knies beiträgt als das hintere. Bei Jugendlichen wartet man mit der Operation meist ab, bis das Wachstum abgeschlossen ist. Da eine Naht des gerissenen Kreuzbands wenig Erfolg verspricht, ersetzt der Operateur das Band durch eine Sehne. Hierfür eignet sich ein Teil der Sehne zwischen Kniescheibe und Schienbein (Ligamentum patellae) oder eine gut entbehrliche Oberschenkelsehne (Semitendinosus-Sehne). Im Rahmen einer Gelenkspiegelung (Arthroskopie) oder über einen Schnitt unterhalb der Kniescheibe führt der Operateur das Sehnenmaterial durch vorher gebohrte Knochenkanäle und befestigt es so an Oberschenkelknochen und Schienbein, dass es dem normalen Verlauf des Kreuzbands folgt.
Während der Nachbehandlungsphase erhält der Patient Gehstützen und spezielle Schienen, die den Bewegungsumfang des Kniegelenks stufenweise freigeben. Im Rahmen einer Krankengymnastik ist nach 3 Wochen wieder eine volle Belastung des operierten Beins erlaubt, 2 Monate später ein vorsichtiger Aufbau des sportartspezifischen Trainings. Nach frühestens 6 Monaten ist das verletzte Knie sportlich wieder voll einsatzfähig. Die vollständige Einheilung des Sehnenersatzes ist jedoch erst nach 1 Jahr abgeschlossen. Trotz der Operation kommt es langfristig bei 35 % der Patienten zu Meniskusschäden und einer späteren Kniegelenksarthrose – ohne Operation liegt der Anteil allerdings bei 65 %.
Vorsorge, Selbsthilfe und Komplementärmedizin
Wenden Sie als Erste Hilfe die Schritte des P.E.C.H.-Schemas an:(P-ause, E-is, C-ompression und H-ochlagerung). Die vorbeugenden Maßnahmen entsprechen denjenigen bei Meniskusverletzungen.
In manchen Fällen unterstützen komplementärmedizinische Methoden wie Homöopathie, Akupunktur und Magnettherapie die konservative Behandlung bzw. den Heilungsprozess nach einer Operation – empfehlenswert sind sie allerdings nur als begleitende Maßnahmen.
Weiterführende Informationen
- www.leitlinien.net – Stichwortsuche Kreuzbandruptur: Ärztliche Leitlinie zu Diagnostik und Therapie frischer und alter vorderer Kreuzbandrisse.
- www.sportklinik-stuttgart.de – Internetseite der Sportklinik Stuttgart: Unter der Rubrik Patienteninformationen finden Sie ausführliche Informationen, so auch zum Kreuzband.
- www.deutsches-arthrose-forum.de – Nicht kommerzielle, von der Deutschen Arthrose Stiftung unterstützte private Internetseite, Pforzheim: Sehr umfassend und informativ, bietet auch Regionalgruppen und eine Arthrose-Datenbank („Zugang zum Arthrose Forum“). Mit Erfahrungsberichten und Disskussionsforen.
- J. Jerosch; J. Heisel: Das Kniegelenk. Rehabilitation nach Verletzungen und operativen Eingriffen. Pflaum, 2004. Ausführliche und professionelle Darstellung verschiedener Übungen und Techniken.
Meniskusverletzung
Meniskusverletzung (Meniskusriss): Einriss einer der beiden halbmondförmigen Knorpelscheiben im Knie, meist des Innenmeniskus. Häufige Verletzung bei jungen Sportlern, bei älteren Patienten auch aufgrund verschleißbedingter Vorschäden nach Bagatellverletzungen, wie z. B. Verdrehen des Knies beim Aussteigen aus dem Auto. Die meisten Risse werden im Rahmen einer Gelenkspiegelung operiert, um Spätschäden wie eine Arthrose zu vermeiden. Die Operation führt fast immer zu besten Ergebnissen mit Wiederherstellung der vollen Leistungsfähigkeit.
Leitbeschwerden
- Schmerzen an der Innen-, seltener an der Außenseite des Kniegelenks, besonders nach einem Sturz oder Verdrehen des Knies
- Manchmal Streck- oder Beugehemmung (Blockierung), „als ob etwas klemmt“
- Schwellung des betroffenen Knies, oft nur gering ausgeprägt
- Gehen und Stehen oft noch möglich, jedoch Gefühl der Instabilität
- Blitzartig einschießende Schmerzen innen oder außen am Knie.
Wann zum Arzt
In den nächsten Tagen bei neu aufgetretenen Belastungsschmerzen oder einem ungewohnten Gefühl der Knieinstabilität.
Sofort bei starken Schmerzen nach einem Sturz oder nach Verdrehen des Knies, die Gehen oder Stehen unmöglich machen.
Die Erkrankung
Die Menisken sind zwei halbmondförmige, elastische Gebilde aus Knorpel, die innen und außen zwischen dem Oberschenkel- und dem Unterschenkelknochen innerhalb des Kniegelenks liegen. Sie sind als Puffer, Lastverteiler und Stoßdämpfer an der Führung des Gelenks beteiligt. Der Querschnitt eines Meniskus ist dreieckig, die Spitze ragt frei in das Gelenk. An der Basis ist der Meniskus an der Gelenkkapsel befestigt; in diesem Bereich ist er auch durchblutet. Durch einen Sturz oder durch übermäßiges Verdrehen des Knies wird der Meniskus manchmal zwischen den beiden Knochen eingequetscht und reißt ein. Bei jüngeren Menschen geschieht dies häufig beim Sport, besonders beim Skifahren, Ballsport oder Badminton. Ist der Meniskus im Alter durch Verschleiß vorgeschädigt, reißt er gelegentlich auch bei alltäglichen Belastungen, z. B. bei leichtem Drehen im Knie oder bei bloßem Aufstehen aus der Hocke.
Schmerzen an der Innenseite des Kniegelenks, die plötzlich nach einer Drehbewegung einschießen, entstehen manchmal auch durch Schleimhautfalten im Kniegelenksinneren. Eine solche Plica macht besonders dann Beschwerden, wenn sie sich stark anspannt oder zwischen Gelenkstrukturen einklemmt. Man bezeichnet dieses Krankheitsbild als Shelf-Syndrom. Typisch, wenn auch selten auftretend, ist ein schmerzhaftes „Schnappen“ der Schleimhautfalte, wenn diese beim Aufstehen aus dem Sitzen über die Gelenkrolle des Oberschenkelknochens gleitet. Eine schmerzhafte Plica lässt sich im Rahmen einer Kniespiegelung (Arthroskopie) meist problemlos durchtrennen oder auch entfernen.
Die Einteilung von Meniskusverletzungen erfolgt nach der Lokalisation (Innen-, Außenmeniskus, Vorder- oder Hinterhorn) und nach der Form des Risses. Sie ist entscheidend für Prognose und Therapie. Jede Meniskusverletzung muss behandelt werden, auch wenn die Beschwerden oft nach wenigen Wochen nachlassen. Gerade Korbhenkelrisse klappen sonst oft in das Gelenk hinein und fügen dem Gelenkknorpel erheblichen Schaden zu, der dann zu einer Kniegelenksarthrose führen kann.
Das macht der Arzt
Diagnosesicherung. Ist es dem Patienten nicht möglich, das Knie durchzustrecken (Streckhemmung), so ist ein Meniskusschaden sehr wahrscheinlich. Der Arzt untersucht das Knie in mehreren manuellen Tests (Meniskuszeichen), um eine Meniskusverletzung gegen andere Knieverletzungen abzugrenzen, die oft ähnliche Beschwerden verursachen (z. B. Kreuzbandverletzung, Zerrung). Die Meniskuszeichen zeigen, ob sich durch Druck- und Zugbelastung des Kniegelenks (Streckung, Beugung, Verdrehung) in verschiedenen Positionen Schmerzen auslösen lassen. Erhärtet sich dabei der Verdacht auf eine Meniskusverletzung, folgt ein Kernspin. In besonderen Fällen dienen zusätzliche Röntgenaufnahmen dazu, z. B. nach einem Unfall, Begleitverletzungen an gelenknahen Knochen auszuschließen oder bei einer verschleißbedingten Meniskusverletzung nach Zeichen einer beginnenden Kniegelenksarthrose zu suchen.
Bei einer nachgewiesenen Meniskusverletzung besteht der nächste Schritt meist in einer Gelenkspiegelung (Arthroskopie). Dabei beurteilt der Arzt das Ausmaß und die Lage der Verletzung und schließt, falls erforderlich, in gleicher Sitzung eine arthroskopische Operation an. Mit speziellen Miniaturinstrumenten wird der Meniskus geglättet, genäht, getackert oder zum Teil entfernt – je nachdem, wo und wie er eingerissen ist. Diese Entscheidung fällt der Operateur erst während des Eingriffs, da selbst Kernspinbilder nicht immer eindeutig sind. Der Eingriff erfolgt meist ambulant und bereitet im Anschluss kaum Schmerzen. Bei Meniskusglättungen und -teilentfernungen lässt sich das Knie bereits nach 1 Woche wieder voll belasten. Dagegen ist nach einer Meniskusnaht für 6 Wochen nur eine Teilbelastung erlaubt. Zur Nachbehandlung ist bei starken Verschleißschäden und nach langer Entlastung (Meniskusnaht) manchmal Krankengymnastik erforderlich, ansonsten reicht ein Muskeltraining zur Stabilisierung des Kniegelenks.
Eine konservative Therapie ist nur bei speziellen Meniskusverletzungen möglich – z. B. bei frischen kleinen Längsrissen in der Nähe der gut durchbluteten Basis. Dazu erhält der Patient für 3–4 Wochen eine Schiene und entlastet das betroffene Bein durch eine Gehstütze.
Prognose
Längerfristig erreicht das Kniegelenk meist wieder seine alte Stabilität, sodass selbst Leistungssport beschwerdefrei möglich ist. Nur in ~ 10 % der Fälle bleiben kleinere Restbeschwerden wie eine leichte Schwellneigung oder geringe stechende Schmerzen, v. a. bei Belastungen wie Treppensteigen und Aufstehen aus der Hocke. Ist der Meniskus allerdings durch Verschleiß vorgeschädigt, kommt es häufiger zu erneuten Schäden. Durch eine Erhöhung des Schuhaußenrands bei Innenmeniskusschäden (bzw. des Schuhinnenrands bei Außenmeniskusschäden) lässt sich in Einzelfällen die Belastung mindern und so das Fortschreiten des Verschleißes verlangsamen.
Vorsorge
Auch spezielle Knieschienen können das Kniegelenk nicht derart stabilisieren, dass es zu keinen Meniskusverletzungen kommt, so besteht bei Sportarten wie dem alpinen Skifahren, Fußballspielen und Tennisspielen immer ein erhebliches Meniskus-Verletzungsrisiko. Allgemein ist sportliche Aktivität jedoch zu empfehlen, da das Kniegelenk durch allgemeine Muskelkräftigung und Bewegung besser geführt wird und Verletzungen insgesamt seltener sind. Fahrradfahren und Kraulschwimmen sind die knieschonendsten und wirksamsten Sportarten.
Komplementärmedizinische Maßnahmen wie Homöopathie, Akupunktur und Magnettherapie sind keine Alternative zur operativen Intervention, sondern allenfalls in der Phase der Rekonvaleszenz zur Unterstützung des Heilungsprozesses eine Option.
Weiterführende Informationen
- www.leitlinien.net – Stichwortsuche Meniskuserkrankungen: Ärztliche Leitlinie zu Diagnostik und Therapie dieser Erkrankungen.
- www.dr-gumpert.de – Privat unterhaltenes Informationsportal von P. Gumpert, Taunusstein: Für das Suchwort Meniskus erhalten Sie ausführliche Informationen sowie detaillierte Beschreibungen der Operationstechniken.
- D. Engel-Korus: Die neue Knieschule. Selbsthilfe und Übungsprogramme. BLV, 2004. Ausführliche Darstellung der Erkrankungen des Knies mit gut umsetzbaren Anleitungen zu Übungen.
Morbus Osgood-Schlatter
Morbus Osgood-Schlatter (rugby knee): Wachstumsstörung an der Tuberositas tibiae, einem Knochenvorsprung an der Vorderseite des oberen Schienbeins, wo die Patellarsehne ansetzt. Ursächlich spielen vermutlich trainingsbedingte Mikroverletzungen und anhaltende Überlastungen des Kniegelenks eine wichtige Rolle. Betroffen sind v. a. übergewichtige oder sportlich aktive Jugendliche in der frühen Pubertät, Jungen zehnmal häufiger als Mädchen. Unter konservativer Behandlung mit Schonung, Kühlung und eventuell Stoßwellentherapie heilt die Erkrankung meist folgenlos aus. Nur sehr selten ist eine Operation erforderlich.
Leitbeschwerden
- Bewegungsabhängige Schmerzen unterhalb des Kniegelenks, verstärkt bei oder nach körperlicher Belastung
- Druckschmerz und eventuell Schwellung am Schienbeinrand unterhalb der Kniescheibe.
Wann zum Arzt
In den nächsten Tagen bei Schmerzen im Knie, die länger als 3 Tage dauern.
Die Erkrankung
Wo die Patellasehne, vom unteren Kniescheibenrand kommend, an der Schienbeinvorderkante ansetzt, befindet sich ein kleiner Vorsprung, die Tuberositas tibiae. Ursprünglich als Knorpel angelegt, verknöchert sie im Lauf des Wachstums zunehmend. Eine Störung dieses Vorgangs, z. B. durch wiederholte oder anhaltende Überbelastung des Sehnenansatzes, führt zum Morbus Osgood-Schlatter. Die Erkrankung zählt zu den aseptischen Knochennekrosen, häufige Krankheiten aus dem Bereich der Kinderorthopädie, die zur Ablösung und zum Absterben kleiner Knochenteile führen können. Sie verlaufen in mehreren Stadien, mit Abbau erkrankten und Aufbau neuen, gesunden Knochengewebes. Diese Vorgänge lassen sich röntgenologisch nachweisen, wobei jedoch keine sichere Übereinstimmung zwischen Röntgenbefund und Beschwerden besteht. So wird ein Morbus Osgood-Schlatter manchmal nur zufällig auf einem Röntgenbild entdeckt, ohne dass die betroffenen Kinder oder Jugendlichen unter entsprechenden Beschwerden leiden. Die Erkrankung verläuft über viele Jahre, führt jedoch in der Regel nicht zu bleibenden Schäden. Als einzige Erinnerung bleibt oft eine tastbare Verdickung der Tuberositas tibiae.
Das macht der Arzt und Selbsthilfe
Die Beschwerden und der typische Druckschmerz unterhalb der Kniescheibe verraten meist bereits die Diagnose. Röntgen oder Kernspin bestätigen sie.
Die Behandlung hat zum Ziel, die betroffenen Kinder und Jugendlichen möglichst schmerzfrei durch die Zeit der Umbauvorgänge zu führen. Dazu reicht es häufig aus, sportliche Betätigungen einzuschränken, zeitweise auszusetzen oder auf weniger belastende Aktivitäten (z. B. Radfahren, Schwimmen) umzustellen. Zusätzlich empfiehlt es sich, die Oberschenkelmuskulatur durch eine krankengymnastische Übungsbehandlung zu stärken. Übergewichtige Kinder profitieren oft von einer Normalisierung ihres Gewichts.
Bei akuten Beschwerden helfen Kühlung (z. B. mit Kühlpacks, Eisbeuteln) oder kurzfristig eingenommene Schmerzmittel (NSAR). Neuerdings kommt auch die extrakorporale Stoßwellentherapie zum Einsatz, um die Heilung zu beschleunigen. Eine Operation ist nur dann erforderlich, wenn bei den Umbauvorgängen freie Knochenanteile oder Knochenausziehungen entstehen, die Beschwerden verursachen. Die Operation wird in der Regel erst nach Abchluss des Wachstums durchgeführt.
Muskelfaserriss in der Wade
Muskelfaserriss in der Wade: Riss eines oder mehrerer Muskelfaserbündel in der Wade. Es handelt sich um eine häufige Sportverletzung, verursacht durch direkte Gewalteinwirkung (z. B. Tritt in die Wade) oder plötzliche Überlastung (z. B. Zerrung beim Abspringen). Eine sofortige Behandlung mit Eis und elastischen Binden lindert die Beschwerden. Bei frühzeitiger Therapie und vorsichtigem Aufbau der Belastung heilen Muskelfaserrisse fast immer folgenlos.
Leitbeschwerden
- Meist einschießender Wadenschmerz, oft als fühlbares Reißen
- Manchmal Schmerzen erst nach einigen Stunden
- Anfangs oft spürbare Delle, später eher Schwellung der Wade
- Gehen und besonders Zehenstand sehr schmerzhaft, oft sogar unmöglich.
Wann zum Arzt
In den nächsten Tagen bei Schmerzen oder Schwellungen im Bereich der Wade nach Sport oder Unfall, die nicht innerhalb kurzer Zeit wieder verschwinden.
Am gleichen Tag bei Wadenschmerzen, die einem spürbaren Riss folgen.
Die Erkrankung
Muskelfasern reißen entweder durch direkte Einwirkung (z. B. Tritt eines Gegenspielers beim Fußball) oder durch eine plötzliche Überlastung. Die Muskulatur der Wade ist hoch belastet, da sie bei jedem Schritt beim Abrollen über den Vorfuß und die Zehen das Körpergewicht halten muss. Besonders stark ist die Beanspruchung bei plötzlichen Beschleunigungen, also z. B. beim Ansprinten oder Abspringen.
Eine weitere Erkrankung, die ebenfalls auf einer Überlastung der Unterschenkelmuskulatur beruht, kennen insbesondere Läufer: Schienbeinschmerzen (shin splints), die sich meistens an der inneren Schienbeinkante entlang bis hinunter zum Innenknöchel ziehen. Gehäuft treten sie bei Laufanfängern oder nach einer Steigerung des Trainingspensums auf. Sie werden oft chronisch, wenn der Betroffene nicht Trainingsumfang und -belastung reduziert. Eisauflagen und Schmerzmittel, z. B. NSAR, lindern die Beschwerden und Massagen der schmerzhaften Stellen lockern das Gewebe . Richtiges Schuhwerk mit passenden Einlegesohlen ermöglicht korrektes Abrollen des Fußes und senkt die Belastung der betroffenen Muskeln. Die Wirkung eines Stoßdämpfers lässt bei Laufschuhen allerdings mit der Zeit nach; es empfiehlt sich daher, bei einem Laufpensum von dreimal 10 km in der Woche alle 4–5 Monate neue Schuhe zu kaufen.
Bei einem Riss von weniger als 5 % der Muskelfasern entsteht eine Zerrung (Muskelfaserriss ersten Grades). Sie schränkt die Funktion des verletzten Muskels nicht wesentlich ein, verursacht jedoch häufig krampfartige Schmerzen bei aktiver Bewegung und passiven Drehbewegungen. Stärkere Krafteinwirkungen führen zum Muskelfaserriss zweiten Grades oder sogar zur vollständigen Muskeldurchtrennung (Muskelfaserriss dritten Grades). Diese Verletzungen haben einen teilweisen oder vollständigen Funktionsverlust des betroffenen Muskels zur Folge. Bei größeren Rissen kommt es außerdem zu einer oft massiven Einblutung. Die straffen Muskelhäute, die den Wadenmuskel umschließen, verhindern eine flächige Ausbreitung des Blutergusses, der Druck in den Muskelhäuten steigt. Dies verursacht zum Teil heftige Schmerzen und führt unter Umständen sogar zu einem Kompartmentsyndrom.
Als späte Komplikation entwickeln sich manchmal Kalkeinlagerungen und Verknöcherungen innerhalb der Muskulatur. Die Myositis ossificans ist Folge eines chronisch-entzündlichen Prozesses und kommt nicht nur bei Muskel(faser)rissen vor, sondern auch bei anderen Muskelverletzungen, z. B. Prellungen und Quetschungen. Das Risiko erhöht sich durch unzureichende Erstbehandlung, vorzeitigen Trainingsaufbau oder verfrühte Massagetherapie. Als weitere Komplikation treten gelegentlich Zysten auf. Sie entstehen immer dann, wenn sich ein Bluterguss im Muskel nicht auflöst, sondern mit einer bindegewebigen Kapsel umgeben wird. Zysten wie Verknöcherungen werden operativ entfernt, wenn sie sich störend auswirken.
Das macht der Arzt und Selbsthilfe
Diagnosesicherung. Oft ist die Schmerzangabe nur diffus und ein Bluterguss nicht zu sehen. Beim Abtasten der Wade findet der Arzt manchmal eine 1–2 cm breite Delle in der Wadenmuskulatur, an der sich der hauptsächliche Schmerzpunkt befindet. Die Ultraschalluntersuchung zeigt meist den Bluterguss, gelegentlich auch die Muskellücke. Wichtig ist die Abgrenzung zu einer Thrombose der Unterschenkelvenen und zu einem Kompartmentsyndrom, beides Erkrankungen, die ebenfalls eine schmerzhafte, allerdings meist härtere Schwellung des Beins verursachen. Besteht ein entsprechender Verdacht, sichert der Arzt die Diagnose durch spezielle Ultraschalluntersuchungen (Duplexsonografie).
Konservative Therapie. Die Erstbehandlung kann auch ein Laie durchführen. Sie richtet sich nach dem P.E.C.H.-Schema: P-ause, E-is, C-ompression und Hochlagerung. Entscheidend ist der sofortige Beginn der Therapie, möglichst noch am Unfallort. Der Arzt wird dann – je nach Befund und Beschwerden – für kurze Zeit einen Tape-Verband anbringen oder die Kompressionstherapie fortführen. Abschwellende Salbenverbände, Schmerzmittel (NSAR), gerinnungshemmende Medikamente, muskelentspannende Mittel (z. B. Musaril®), Elektro- und Ultraschalltherapie lindern die akuten Beschwerden und beschleunigen die Heilungsprozesse.
Für eine optimale Heilung ist es wichtig, den verletzten Muskel möglichst bald wieder zu benutzen – nach dem Motto: Erlaubt ist, was keine Schmerzen verursacht. Anfangs eignen sich für diesen Zweck v. a. krankengymnastische Übungen. Passive Dehnungen oder Massagen sind bei frischen Muskelverletzungen gefährlich, da sie Verknöcherungen (Myositis ossificans links) fördern können. Bei einer Zerrung sollten die Übungen frühestens nach 3 Wochen, bei einem Muskelfaserriss je nach Ausdehnung ab der 6.–12. Woche ausgeführt werden.
Operative Therapie. Da bei einer Operation ein erheblicher Funktionsverlust des betroffenen Muskels droht, kommt eine operative Naht von Muskelrissen nur dann in Betracht, wenn der Riss größer als 2/3 des Muskeldurchmessers ist, die Enden weit auseinanderklaffen oder ein großer Bluterguss besteht.
Die Nachbehandlung umfasst mehrwöchige Ruhigstellung, Krankengymnastik und anschließend schrittweise zunehmende Belastung. Nach 3 Monaten ist der operierte Muskel wieder voll einsatzfähig.
Rehabilitation und Prognose. Auch schwere Muskelfaserrisse heilen innerhalb weniger Monate. Das entstehende Narbengewebe ist jedoch kürzer und weniger dehnbar als normales Muskelgewebe. Große Narben führen deshalb zunächst zu einem Funktionsverlust des verletzten Muskels. Da der vernarbte Muskel Anteile mit unterschiedlichen Dehnungseigenschaften besitzt, ist er zudem anfällig für erneute Faserrisse.
Dies lässt sich jedoch durch eine individuell angepasste Rehabilitation überwinden. Diese beginnt mit isometrischen Übungen, fährt mit Bewegungs- und Koordinationstraining fort und führt schließlich über zunehmende Muskelbelastung (z. B. durch Radfahren oder Schwimmen) zurück zum sportartspezifischen Training.
Vorsorge
Ausreichendes Aufwärmen vor dem Sport schützt in begrenztem Umfang vor Zerrungen und damit vor Muskelfaserrissen. Da die meisten derartigen Verletzungen 30–60 Minuten nach Trainingsbeginn auftreten, ist es empfehlenswert, in diesem Zeitraum starke Belastungen der Wadenmuskulatur wie Sprinten oder Springen zu vermeiden.
Komplementärmedizin
Um die Schmerzen zu lindern und den Heilungsprozess zu beschleunigen, bieten sich als komplementärmedizinische Maßnahmen zur ergänzenden Behandlung an: Magnettherapie, Akupunktur und Homöopathie.
Weiterführende Informationen
- www.dr-gumpert.de – Privat unterhaltenes Informationsportal von P. Gumpert, Taunusstein: Für das Suchwort Muskelfaserriss erhalten Sie ausführliche Informationen sowie detaillierte Beschreibungen der Operationstechniken.
Osteochondrosis dissecans
Osteochondrosis dissecans (O. D.): Absterben kleiner Knorpel-Knochen-Teile, bevorzugt im Knie-, Sprung- oder Ellenbogengelenk. Wenn sich diese Teile aus dem Knochenverbund lösen, wandern sie als Gelenkmäuse (Gelenkkörper) frei im Gelenk umher und führen dort zu Schmerzen und Einklemmungserscheinungen. Betroffen sind meist jüngere Erwachsene. Bei jungen Patienten und kleinen Herden kommen Spontanheilungen vor, ansonsten sind meist Operationen erforderlich.
Leitbeschwerden
- Schmerzen im Kniegelenk
- Wiederkehrende Schwellungen (Gelenkergüsse)
- Plötzliche Gelenkblockaden durch Einklemmung der Gelenkmaus (Blockierung), nach Schütteln oft wieder gelöst.
Wann zum Arzt
In den nächsten Tagen bei Schmerzen im Knie, die länger als 3 Tage dauern.
Sofort bei schmerzhaften Bewegungseinschränkungen des Knies, die mit einem Blockierungsgefühl verbunden sind.
Die Erkrankung
Ein Absterben kleiner oberflächennaher Knorpel-/Knochenanteile kommt in verschiedenen Gelenken vor, am häufigsten im Kniegelenk (Abb.) an der inneren Rolle des Oberschenkelknochens. Die Ursache ist nicht geklärt. Nach einer verbreiteten Theorie wird vermutet, dass wiederkehrende Impulsbelastungen des Kniegelenks eine wichtige Rolle spielen. Solche Impulse treten besonders bei Sportarten mit wiederholten Abstopp- oder Stoßbewegungen auf (z. B. bei Fußball, Tennis).
Das meist linsengroße abgestorbene Knochenstück löst sich mit der Zeit aus dem Verbund und wandert als Gelenkmaus im Gelenk umher. Dieser Prozess verursacht anfangs wenig Beschwerden. Erst wenn sich die Maus verkeilt und eine Blockierung des Gelenks verursacht, fällt die Erkrankung auf. Meist gelingt es, durch Schütteln oder vorsichtiges Beugen und Strecken des Knies die Maus wieder aus der Einklemmung zu befreien und die Beschwerden damit aufzuheben. Wenn die Gelenkmaus jedoch längere Zeit unbehandelt bleibt, hinterlässt sie häufig Schäden am übrigen Knorpel. Liegt das Mausbett, also der Ursprung des abgelösten Knochenstücks (Dissekat), in der Hauptbelastungszone, entstehen mit der Zeit verschleißbedingte Veränderungen, die schließlich zu einer Kniegelenksarthose führen können. Gerade bei jüngeren Patienten oder kleinen Mäusen kommt die Erkrankung oft in einem frühen Stadium zum Stillstand oder heilt sogar vollständig.
Das macht der Arzt
Der Nachweis der Gelenkmaus gelingt nur dann mit einem Röntgenbild, wenn sie knöcherne Anteile enthält. Rein knorpelige Mäuse lassen sich im Kernspin darstellen.
Die langfristige Behandlung richtet sich nach dem Stadium der Erkrankung. Hat sich das abgestorbene Knochenstück noch nicht abgelöst, reicht manchmal eine 3-monatige Entlastung des betroffenen Beins zur Heilung aus. Alle anderen Fälle verlangen eine Operation im Rahmen einer Kniespiegelung (Arthroskopie). Bei frischen Ablösungen gelingt oft eine Wiederbefestigung (Refixation) der Maus, bei älteren Gelenkmäusen bleibt dagegen nur die Entfernung. Eine Anbohrung des Mausbetts dient im zweiten Fall dazu, die Bildung von Ersatzknorpel anzuregen und so langfristig das entstandene Loch zu füllen. Eine Alternative ist die Auffüllung des Defekts mit einer Knorpeltransplantation. Auch in frühen Krankheitsstadien setzt der Operateur oft Bohrungen, um abgestorbenes, aber noch nicht abgelöstes Knochengewebe wieder an die Blutversorgung anzubinden.
In Erprobung befindet sich die Mosaikplastik (OATS = Osteo-chondral autograft transplant system), bei der der Operateur Knorpel-Knochen-Zylinder aus wenig genutzten Gelenksregionen entnimmt und in die verschlissenen Gelenkpartien einsetzt. Dort heilen die Zylinder ein und ersetzen die fehlenden Knorpelpartien.
Die Prognose hängt im Wesentlichen ab vom Stadium der Erkrankung bei Therapiebeginn. Sie reicht von der vollständigen Ausheilung bis zum dauerhaften Defekt mit drohender Arthrose.
Quadrizepssehnenriss und Patellarsehnenriss
Quadrizepssehnenriss (Quadrizepsruptur) oder Patellarsehnenriss (Patellarsehnenruptur): Riss der Sehne oberhalb der Kniescheibe (Quadrizepssehne) oder des Bands unterhalb der Kniescheibe zum Unterschenkelknochen (Patellarsehne oder Ligamentum patellae). Die Verletzung unterbricht den Streckapparat des Beins. Kleinere Einrisse lassen sich ohne Operation in einer speziellen Schiene behandeln, während vollständige Risse immer eine Naht erfordern. Bleibende Folgen sind nicht zu erwarten.
Leitbeschwerden
- Oft spürbarer Riss
- Anschließend mäßige Schmerzen ober- oder unterhalb der Kniescheibe
- Anfangs oft tastbare Delle ober- oder unterhalb der Kniescheibe, später eher Schwellung
- Gehen ist meist noch möglich, jedoch deutlicher Kraftverlust beim Kniestrecken (z. B. beim Treppensteigen) und beim Anheben des Unterschenkels im Sitzen oder Liegen.
Wann zum Arzt
Sofort bei allen Schmerzen im Bereich der Kniescheibe, die einem spürbaren Riss folgen.
Die Erkrankung
Aus dem unteren Ende der kräftigen vorderen Oberschenkelmuskulatur (Quadrizepsmuskel) entspringt die Quadrizepssehne. Sie setzt am oberen Pol der Kniescheibe an, verläuft als dicker Strang über deren Vorderseite und geht schließlich in die Patellasehne über, die den unteren Pol der Kniescheibe mit der Vorderseite des Schienbeins verbindet. Quadrizeps- und Patellasehne sind, wie auch die Kniescheibe, Teil des Streckapparats, der die Kräfte des Quadrizepsmuskels auf den Unterschenkel überträgt. Obwohl sie starke Zugkräfte auszuhalten haben, sind sie im normalen Zustand durch ihre feste Struktur vor Rissen geschützt. Diese treten nur an Sehnen auf, die bereits vorgeschädigt sind, etwa infolge von Stoffwechselerkankungen, z. B. Diabetes, Gicht, wiederholten Kortisoninjektionen, z. B. zur Behandlung eines Läuferknies, Transplantatentnahmen, z. B. bei Operationen einer Kreuzbandverletzung oder wiederholten, kleineren Verletzungen, die eventuell unbemerkt blieben. Betroffen sind daher vorwiegend ältere oder sportlich aktive Menschen. Direkter Anlass ist immer eine direkte oder indirekte Krafteinwirkung, die oft banal scheint. Beim Joggen kann etwa schon ein Tritt in eine Vertiefung zu einer plötzlichen Belastungsspitze führen und dadurch einen Riss verursachen.
Das macht der Arzt
Der Arzt wird meist schon durch Abtasten der Sehnen, insbesondere im Vergleich zur Gegenseite, den Riss erkennen. Einen wichtigen Hinweis gibt die Stellung der Kniescheibe: Bei gerissener Quadrizepssehne steht sie tiefer, bei gerissener Patellasehne höher als auf der unverletzten Seite. Ein Ultraschall oder Kernspin macht die Unterbrechung der Sehne sichtbar. Röntgenuntersuchungen sind nur notwendig, um einen begleitenden Kniescheibenbruch oder einen knöchernen Ausriss am Sehnenansatz auszuschließen.
Bei kleineren Rissen an nicht oder wenig vorgeschädigten Sehnen erhält der Patient eine Schiene, die er so lange trägt, bis Schmerzen und Schwellung abgeklungen sind. Mit anschließender Krankengymnastik ist die Verletzung innerhalb von 3 Monaten meist so weit geheilt, dass sie wieder normale sportliche Belastungen erlaubt.
Vollständige Sehnenrisse erfordern immer eine Operation, da die Sehnenstümpfe auseinanderweichen und deshalb keine Heilung ermöglichen, die zu einer ausreichenden Stabilität und Funktion des Streckapparats führt. Die Operation sollte schnellstmöglich durchgeführt werden, da der zunehmende Rückzug der gerissenen Sehnenteile die Operation erschwert und das erreichbare Endergebnis verschlechtert. Nachdem der Riss mit einer speziellen Technik (Durchflechtungsnaht) vernäht ist, beginnt eine Nachbehandlungsphase mit Krankengymnastik und Schienen. Nach 3 Monaten ist das Kniegelenk in der Regel wieder (sportlich) voll belastbar.
Schienbeinfraktur
Schienbeinbruch: (Tibiafraktur): Isolierter Bruch des dickeren der beiden Unterschenkelknochen, dem Schienbein. Am häufigsten bricht das Schienbein durch Unfälle im Sport oder im Straßenverkehr. Die Folgen sind starke Schmerzen, Gehen und Stehen sind meist nicht möglich. Weil das Schienbein beinahe direkt unter der Haut liegt, ist der Bruch oft offen und Teile des Knochens ragen aus der Wunde. Einfache Brüche können konservativ durch Ruhigstellung im Gips behandelt werden. Offene oder kompliziertere Brüche erfordern dagegen eine operative Versorgung. Bei einfachen Brüchen ist die Prognose gut, ansonsten können Fehlstellungen oder Instabilitäten von Sprung- oder Kniegelenk zurückbleiben.
Hinweis: Sind Schienbein und Wadenbein gebrochen, spricht man von einer Unterschenkelfraktur.
Symptome und Leitbeschwerden
- Starke Schmerzen am Unterschenkel
- Belastung und Beugung des Beins nicht möglich, Schonhaltung
- Schwellung und Blutergüsse am Unterschenkel
- Manchmal Knirschgeräusche (Krepitation)
- Verformung des Unterschenkels bei verschobenen Brüchen
- Sichtbare Weichteile und Knochenfragmente beim offenen Bruch.
Wann zur Arztpraxis
- Sofort die Notärzt*in rufen,
- bei starken Schmerzen, die Gehen oder Stehen unmöglich machen
- wenn das Bein eine Fehlstellung zeigt.
Die Erkrankung
Das Schienbein bildet zusammen mit dem Wadenbein die knöcherne Basis des Unterschenkels. Seine Vorderkante liegt relativ ungeschützt unter der Haut. Kommt es durch Gewalteinwirkung zum Bruch, durchbohren die scharfen Bruchkanten oft die Haut von innen und verursachen einen offenen Knochenbruch. Ein isolierter Schienbeinbruch ist selten, meist bricht das Schienbein gemeinsam mit seinem dünneren Nachbarn, dem Wadenbein. Diese Verletzung heißt Unterschenkelbruch (Näheres dort).
Neben der Einteilung in den offenen und geschlossenen Bruch unterscheidet man Schienbeinbrüche auch nach der Lokalisation (Schienbeinkopffraktur, Schienbeinschaftfraktur, Pilonfraktur mit Beteiligung des Sprunggelenks) und der Art des Bruchs:
- Einfacher Bruch mit zwei Knochenfragmenten
- Keilbruch mit drei Knochenfragmenten
- Komplexer oder Trümmerbruch mit mehr als drei Fragmenten.
Ursachen und Risikofaktoren
Das Schienbein bricht durch direkte oder indirekte Gewalteinwirkung auf den Knochen. Weil der Knochen relativ dick ist, sind für direkte Brüche recht große Krafteinwirkungen erforderlich. Häufige Ursache sind Verkehrsunfälle (Motorradunfälle oder Stoßstangenunfälle) oder ein heftiger Tritt gegen den Unterschenkel, z. B. beim Fußball.
Bei indirekten Verletzungen führen Drehungen oder Biegungen des Unterschenkels bei fixiertem Fuß zum Bruch. Ein typisches Beispiel ist die Skischuhrand-Fraktur, bei der das Schienbein kurz oberhalb des Skischuhs verbogen wird und bricht.
Auch ohne Unfall kann es zu Schienbeinbrüchen kommen. Dies ist z. B. der Fall, wenn die Knochenqualität durch Osteoporose verringert ist. Bei alten Menschen führt deshalb manchmal schon ein banaler Sturz zum Schienbeinbruch, typischerweise am kniegelenksnahen Teil des Schienbeins, dem Schienbeinkopf. Ist der Knochen durch eine Tumorerkrankung vorgeschädigt, sind ebenfalls Brüche aus geringem Anlass möglich.
Ermüdungsbrüche des Schienbeins entstehen typischerweise bei Joggern, die ihr Trainingspensum zu rasch steigern und dadurch ihrem Unterschenkel eine zu hohe Belastung zumuten.
Komplikationen
Bei einer Verletzung am Unterschenkel sind neben dem Knochen auch andere Strukturen in Gefahr. So können Muskeln, Bänder oder Sehnen reißen. Werden dort verlaufende Nerven geschädigt, drohen Lähmungserscheinungen und Störungen der Sensibilität, also der Empfindungen der Haut. Je nachdem, wo der Bruch sitzt, ist manchmal auch das Kniegelenk oder das Sprunggelenk mitbetroffen.
Eine gefährliche Komplikation bei geschlossenen Brüchen ist das Kompartmentsyndrom. Dabei erhöht sich durch innere Blutungen und Flüssigkeitsansammlungen der Druck im Unterschenkel, sodass Nerven oder Muskeln Schaden nehmen. Das Kompartmentsyndrom ist immer ein chirurgischer Notfall, der eine sofortige Behandlung erfordert.
Bei offenen Brüchen droht die Wundinfektion, die sich bis in den Knochen hinein ausbreiten und eine Knochenentzündung auslösen kann (Osteitis oder Osteomyelitis).
Diagnosesicherung
Die Patient*in wird zum Unfallhergang, den Schmerzen und den Bewegungseinschränkungen befragt. Bei der klinischen Untersuchung achtet die Ärzt*in auf Fehlstellungen, Druckschmerzen und Knirschgeräusche am Bein sowie auf Begleitverletzungen. Um zu erkennen, ob Blutgefäße oder Nerven verletzt sind, prüft man die Pulse an Bein und Fuß und testet die Reflexe und die Sensibilität (Hautempfindlichkeit).
Im Röntgenbild von vorn und von der Seite zeigt sich der knöcherne Schaden meist gut. Normalerweise werden Knie- und Sprunggelenk immer mitgeröntgt, um eine eventuelle Beteiligung nicht zu übersehen. Je nach Lokalisation des Bruchs veranlassen die Ärzt*innen auch CT-Aufnahmen. So z. B. bei Schienbeinkopfbrüchen oder bei Schaftbrüchen, bei denen im Röntgenbild der Bruchverlauf nicht eindeutig zu erkennen ist.
In manchen Fällen sind zusätzliche Spezialuntersuchungen erforderlich:
- Gewebedruckmessungen bei Verdacht auf ein Kompartmentsyndrom
- Magnetresonanztomografie bei Verdacht auf zusätzliche Verletzungen von Weichteilen (Bändern, Meniskus)
- Gefäßdiagnostik wie Dopplerultraschall oder Angiografie bei nicht tastbaren Pulsen.
Differenzialdiagnose. Ähnliche Beschwerden verursachen der Unterschenkelbruch, die Schienbeinprellung oder der Bruch des Sprunggelenks.
Behandlung
Prinzipiell kann der Unterschenkelbruch konservativ oder operativ behandelt werden. Bei der konservativen Therapie drohen vermehrt Komplikationen wie Thrombosen oder Pseudarthrosen (siehe unten), weshalb die Ärzt*innen beim Schienbeinbruch häufig die operative Therapie empfehlen.
Aufgrund der langen Ruhigstellung im Gips entscheiden sich viele Patient*innen freiwillig für die Operation. Nach einer Operation kann man auf einen Gips oft ganz verzichten und das Bein schon wenige Tage nach Operation zumindest teilweise belasten.
Konservativ
Eine konservative Behandlung mit Ruhigstellung im Gips ist bei geschlossenen, einfachen Brüchen möglich. Ebenfalls konservativ behandelt werden Patient*innen, bei denen eine gestörte Wundheilung zu erwarten ist (das ist z. B. bei Diabetiker*innen der Fall) oder die aufgrund ihres schlechten Gesundheitszustands inoperabel sind.
Die ersten 4–6 Wochen ist meistens ein Oberschenkelgips erforderlich, für die folgenden 2–4 Wochen genügt dann ein Unterschenkelgips oder eine Orthese. Während der Ruhigstellung besteht die Gefahr, dass sich Blutgerinnsel in den Beingefäßen bilden. Deshalb ist in dieser Phase eine Thromboseprophylaxe mit gerinnungshemmenden Medikamenten unabdingbar. Nach der Gipstherapie schließt sich eine krankengymnastische Behandlung an, um die Muskulatur zu stärken.
Operativ
Für die operative Versorgung gibt es verschiedene Möglichkeiten. Bei einfachen Brüchen reicht es oft, die Bruchfragmente mit Schrauben oder Drähten zu fixieren. Vor allem in Gelenknähe verwenden die Ärzt*innen auch gerade oder gewinkelte Platten zum Stabilisieren der Knochen. Einen gebrochenen Schienbeinschaft versorgt man meist mit einem langen Marknagel, der von außen längs durch den Knochen geschoben wird.
Ungünstig sind Schienbeinkopfbrüche, die das Tibiaplateau einbeziehen: Da dieses die Gelenkfläche des Kniegelenks bildet, führen bleibende Unebenheiten oder Stufen unvermeidlich zur vorzeitigen Kniegelenksarthrose. Um die Gelenkfläche möglichst originalgetreu zu rekonstruieren, hebt die Operateur*in den abgesunkenen Teil des Tibiaplateaus an und unterfüttert ihn mit Knochensubstanz aus dem Beckenkamm. Schrauben oder spezielle Abstützplatten bewahren den Knochen vor erneutem Abrutschen.
Schwierig ist die Behandlung von offenen Brüchen. Um die Gefahr von Knocheninfektionen (Osteomyelitis) zu minimieren, erfolgt die Fixierung des Knochens mit möglichst wenig eingebrachtem Material – Drähten, Schrauben, einem Marknagel oder einem äußeren Spanner (Fixateur externe).
Behandlungskomplikationen
Vor allem im Rahmen der konservativen Behandlung kann es durch die lange Ruhigstellung zu einer tiefen Beinvenenthrombose kommen. Gefürchtete Komplikation bei der operativen Versorgung ist die Verletzung von Gefäßen und Nerven.
Heilt der Knochen nicht richtig aus, entwickelt sich manchmal eine Pseudarthrose (Falsch-Gelenk). Heilt er in einer falschen Position aus, bleibt eine Fehlstellung zurück.
Prognose
Einfache Brüche heilen meist nach etwa sechs Wochen wieder aus. Bei offenen Brüchen dauert die Heilung deutlich länger. Wie schnell das Bein wieder belastet werden darf, hängt von der Art des Bruchs und der Versorgung ab – die Spannbreite reicht von zwei Wochen bis sechs Monaten.
Auch bei optimaler Operationstechnik gelingt nicht immer eine befriedigende Heilung. Bleibende Fehlstellungen oder Knieinstabilitäten gehören zu den häufigsten Folgen.
Ihre Apotheke empfiehlt
Was Sie selbst tun können
- Nicht zu früh belasten. Damit der Knochenbruch gut heilt, darf das Bein auch in der Orthese oder im Gehgips nur so stark belastet werden, wie es die Ärzt*in vorgegeben hat.
- Thrombosespritze nicht vergessen. Steckt das Bein im Gips oder in einer Orthese, muss sich die Betroffene in der Regel jeden Tag eine gerinnungshemmende Spritze geben. Wird die Thrombosespritze weggelassen oder vergessen, drohen Beinvenenthrombosen und die Verschleppung von Thrombosefragmenten in die Lunge (Lungenembolie).
- Nicht unter dem Gips kratzen! Auch wenn es stark juckt darf man sich keinesfalls mit einer Stricknadel oder Ähnlichem unter dem Gips kratzen. Denn dabei kann die Haut verletzt und infiziert werden.
Schleimbeutelentzündung am Knie
Schleimbeutelentzündung am Knie (Bursitis präpatellaris): Entzündung des Schleimbeutels auf der Vorderseite der Kniescheibe. Oft handelt es sich um eine chronische Entzündung durch dauerhafte Druckbelastung, zum Beispiel als Berufskrankheit bei Fliesenlegern. Eine akute Entzündung tritt nach einer schweren Prellung oder (selten) einer Verletzung des Schleimbeutels mit nachfolgender Infektion auf. Die Erkrankung führt oft zu hartnäckigen Beschwerden, jedoch meist zu keinen bleibenden Schäden.
- Schwellung und Rötung im Bereich der Kniescheibe, bei Druck stark schmerzhaft
- Schmerzen bei Beugung des Kniegelenks
- Evtl. offene Wunde bei einer Verletzung.
Wann zum Arzt
Sofort bei einer größeren, offenen Wunde vorne am Knie.
In den nächsten Tagen bei jeder schmerzhaften Schwellung am Kniegelenk, die in diesem Zeitraum nicht besser wird.
Die Erkrankung
Vor und unterhalb der Kniescheibe befindet sich ein Schleimbeutel, ein bindegewebig ummantelter Hohlraum, der das Kniegelenk gegen Stöße und Druck abfedert. Führt eine Prellung oder ein lang andauernder Reiz (z. B. häufiges Knien) zu einer Entzündung, sondert die Innenhaut des Schleimbeutels vermehrt Flüssigkeit (Synovia) ab. Als Folge entsteht eine Schwellung, die sich wie ein schwabbeliger oder prall gespannter Flüssigkeitssack anfühlt. Platzt ein praller Schleimbeutel, z. B. durch einen (erneuten) Sturz oder Tritt, kommt es meist zu einer großflächigen Blutung unter der Haut. Wenn durch eine offene Wunde Bakterien in den Schleimbeutel eindringen, entsteht eine eitrige Entzündung mit starken Schmerzen und deutlicher Rötung.
Meist finden sich in der Umgebung des Kniegelenks noch mehrere weitere Schleimbeutel, die sich ebenfalls entzünden können. Bei der Bursitis infrapatellaris ist z. B. ein Schleimbeutel unterhalb der Kniescheibe betroffen.
Das macht der Arzt und Selbsthilfe
Diagnosesicherung. Der Tastbefund ist so typisch, dass der Arzt die Ursache der Schwellung meist rasch erkennt. Im Ultraschall zeigt sich der entzündete Schleimbeutel als flüssigkeitsgefüllte Höhle, bei längerem Verlauf meist mit verdickten Wänden. Röntgenbilder bringen nur dann zusätzliche Informationen, wenn ein Unfall vorliegt oder eingedrungene Steinchen vermutet werden.
Therapie. Im Vordergrund steht die Schonung des betroffenen Knies. Neben einer Sportpause kann dies auch bedeuten, die berufliche Tätigkeit vorübergehend zu unterbrechen. Bei wiederkehrenden Beschwerden und eitrigen Infektionen ist es oft zweckmäßig, das Knie durch Schienen ruhig zu stellen. Kühlung (z. B. durch Kühlpacks) und Schmerzmittel (NSAR) dämpfen die Entzündung und lindern die Schmerzen.
Eine Ausnahme bilden eitrige, d. h. durch Bakterien entzündete Schleimbeutel. Hier muss der Eiter abgelassen werden, um eine mögliche Ausbreitung der Bakterien im Körper (Sepsis) zu vermeiden. Dies erfordert eine dringliche Operation in (Teil-)Narkose, bei der meistens der Schleimbeutel gleich mit entfernt wird (Bursektomie). Alternativ schafft der Arzt in einem ersten kleinen Schnitt einen Abfluss für den Eiter und die eigentliche Schleimbeutelentfernung folgt erst, wenn die starke Entzündung abgeklungen ist. Zusätzlich sind bei eitrigen Schleimbeuteln meistens Antibiotika notwendig; eine alleinige Therapie mit Antibiotika genügt aber nur in Ausnahmefällen.
Chronische Beschwerden reagieren oft gut auf Wärme, z. B. Rotlicht. Bei ausgeprägten, hartnäckigen Schwellungen lässt sich der Schleimbeutelinhalt mit einer Spritze abziehen; er läuft allerdings oft wieder nach. Haben diese Maßnahmen keinen dauerhaften Erfolg, bleibt manchmal nur die operative Entfernung des Schleimbeutels (Bursektomie). Im Gegensatz zur eitrigen Bursitis ist der Eingriff aber kleiner und oft ambulant durchführbar, ja nach Größe sogar nur in örtlicher Betäubung.
Komplementärmedizin
Physikalische Therapie. In der Akutphase können Umschläge mit essigsaurer Tonerde Linderung verschaffen, der man eine entzündungshemmende Wirkung zuschreibt.
Homöopathie. Die Homöopathie empfiehlt als Akutmittel z. B. Arnica, Apis mellifica oder Rhus toxicodendron bzw. eine individuell abgestimmte Konstitutionsbehandlung bei wiederkehrenden Beschwerden.
Akupunktur und Magnettherapie. Wie bei allen überlastungsbedingten Erkrankungen des Bewegungsapparats liegen auch für Schleimbeutelentzündungen positive Erfahrungsberichte über den Einsatz der Akupunktur vor. Gleiches gilt für die Magnettherapie.
Vorsorge
Vorsorge ist nur gegen eine chronische Schleimbeutelentzündung möglich. Besonders Berufstätige, die oft kniend arbeiten, z. B. Fliesen- und Parkettleger oder Gärtner, sollten unbedingt gepolsterte Knieschoner tragen.
Unterschenkelbruch
Unterschenkelbruch (Unterschenkelfraktur): Bruchverletzung von Schienbein (Tibia) und Wadenbein (Fibula). Beide Knochen können auch isoliert brechen, dann handelt es sich um einen Schienbeinbruch bzw. Wadenbeinbruch.
Ein Unterschenkelbruch tritt durch starke Gewalteinwirkung auf, z. B. bei Unfällen im Straßenverkehr oder beim Sport. Wegen der starken Schmerzen und der Instabilität ist ein Gehen oder Stehen meist unmöglich. In der Mehrzahl der Fälle werden Unterschenkelbrüche operiert, obwohl bei unverschobenen und geschlossenen Brüchen auch ohne Operation gute Ergebnisse erzielt werden.
Symptome und Leitbeschwerden
- Starke Schmerzen am Unterschenkel
- Belastung und Beugung des Beins nicht möglich, Schonhaltung
- Schwellung und Blutergüsse am Unterschenkel
- Manchmal Knirschgeräusche (Krepitation)
- Verformung des Unterschenkels bei verschobenen Brüchen
- Sichtbare Weichteile und Knochenfragmente beim offenen Bruch.
Wann in die Arztpraxis
Sofort zur Ärzt*in oder die Notärzt*in rufen
- bei starken Schmerzen, die Gehen oder Stehen unmöglich machen
- bei stärksten Schmerzen am Unterschenkel oder Fehlstellungen des Beins.
Die Erkrankung
Das Schienbein bildet zusammen mit dem Wadenbein die knöcherne Basis des Unterschenkels. Sowohl direkte als auch indirekte Krafteinwirkungen können dazu führen, dass die beiden Knochen brechen.
Typische Ursachen sind Verkehrsunfälle oder Unfälle beim Sport. Eine direkte Verletzung entsteht beispielsweise beim Stoßstangenunfall oder durch einen direkten, heftigen Tritt gegen den Unterschenkel. Indirekte Brüche kommen vor, wenn der Unterschenkel gegen den fixierten Fuß gedreht oder gebeugt wird. Beispiele dafür sind Unfälle beim Snowboardfahren oder der Skischuhrand-Bruch, bei dem das Schienbein kurz oberhalb des Skischuhs verbogen wird und bricht.
Auch ohne Unfall kommt es gelegentlich zu Unterschenkelbrüchen. Ein Beispiel ist der Ermüdungsbruch. Er entsteht v. a. bei Joggern, die ihr Trainingspensum zu rasch steigern und damit die Belastbarkeit der Unterschenkelknochen überfordern. Auch bei älteren Menschen mit Osteoporose finden sich gelegentlich Unterschenkelbrüche ohne vorangehende stärkere Gewalteinwirkung.
Komplikationen
Bei einer Verletzung am Unterschenkel sind neben dem Knochen auch andere Strukturen in Gefahr. So können Muskeln, Bänder oder Sehnen reißen. Werden dort verlaufende Nerven geschädigt, drohen Lähmungserscheinungen und Störungen der Sensibilität, also der Hautempfindung. Je nachdem, wo der Bruch sitzt, ist manchmal auch das Kniegelenk oder das Sprunggelenk mitbetroffen.
Eine gefährliche Komplikation bei geschlossenen Brüchen ist das Kompartmentsyndrom. Dabei erhöht sich durch innere Blutungen und Flüssigkeitsansammlungen der Druck im Unterschenkel, sodass Nerven oder Muskeln Schaden nehmen. Das Kompartmentsyndrom ist immer ein chirurgischer Notfall, der eine sofortige Behandlung erfordert.
Bei offenen Brüchen droht die Wundinfektion, die sich bis in den Knochen hinein ausbreiten und eine Knochenentzündung auslösen kann (Osteitis oder Osteomyelitis).
Diagnosesicherung
Die Patient*in wird zum Unfallhergang, den Schmerzen und den Bewegungseinschränkungen befragt. Bei der klinischen Untersuchung achtet die Ärzt*in auf Fehlstellungen, Druckschmerzen und Knirschgeräusche (Krepitationen) am Bein sowie auf Begleitverletzungen. Um zu erkennen, ob Blutgefäße oder Nerven verletzt sind, prüft man die Pulse an Bein und Fuß und testet die Reflexe und die Sensibilität der Haut (Hautempfindlichkeit).
Im Röntgenbild von vorn und von der Seite zeigt sich der knöcherne Schaden meist gut. Normalerweise werden Knie- und Sprunggelenk immer mitgeröntgt, um eine eventuelle Beteiligung nicht zu übersehen. Je nach Lokalisation des Bruchs veranlassen die Ärzt*innen auch CT-Aufnahmen. So z. B. bei Schienbeinkopfbrüchen oder bei Schaftbrüchen, bei denen im Röntgenbild der Bruchverlauf nicht eindeutig zu erkennen ist.
In manchen Fällen sind zusätzliche Spezialuntersuchungen erforderlich:
- Gewebedruckmessungen bei Verdacht auf ein Kompartmentsyndrom
- Magnetresonanztomografie bei Verdacht auf zusätzliche Verletzungen von Weichteilen (Bändern, Meniskus)
- Gefäßdiagnostik wie Dopplerultraschall oder Angiografie bei nicht tastbaren Pulsen.
Differenzialdiagnosen. Ähnliche Beschwerden machen der isolierte Schienbeinbruch oder die schwere Schienbeinprellung.
Behandlung
Prinzipiell kann der Unterschenkelbruch konservativ oder operativ behandelt werden. Bei der konservativen Therapie drohen jedoch vermehrt Komplikationen wie Thrombosen oder Pseudarthrosen (siehe unten), weshalb die Ärzt*innen beim Schienbeinbruch häufig die operative Therapie empfehlen.
Auch viele Patient*innen ziehen die operative Behandlung vor. Denn nach einer Operation kann man auf einen Gips oft ganz verzichten und das Bein schon wenige Tage nach Operation zumindest teilweise belasten.
Konservativ
Eine konservative Behandlung mit Ruhigstellung im Gips ist bei geschlossenen, einfachen Brüchen möglich. Ebenfalls konservativ behandelt werden Patient*innen, bei denen eine gestörte Wundheilung zu erwarten ist (das ist z. B. bei Diabetiker*innen der Fall) oder die aufgrund ihres schlechten Gesundheitszustands inoperabel sind.
Die ersten 4–6 Wochen ist meistens ein Oberschenkelgips erforderlich, für die folgenden 2–4 Wochen genügt ein Unterschenkelgips oder eine Orthese. Während der Ruhigstellung besteht die Gefahr, dass sich Blutgerinnsel in den Beingefäßen bilden. Deshalb ist in dieser Phase eine Thromboseprophylaxe mit gerinnungshemmenden Medikamenten unabdingbar. Nach der Gipstherapie schließt sich eine krankengymnastische Behandlung an, um die Muskulatur zu stärken.
Operativ
Verschobene Brüche müssen operiert werden. Die Bruchstücke des Schienbeins werden im Schaftbereich meistens mit speziellen langen Nägeln verbunden, die von außen längs durch den Knochen geschoben werden. Zu den Gelenken hin kommen auch Platten zur Fixierung der Bruchenden infrage. Muss auch das Wadenbein operiert werden, wird es meist durch eine Platte stabilisiert.
Ungünstiger sind Schienbeinkopfbrüche, die das Tibiaplateau einbeziehen, also die Fläche am oberen Ende des Schienbeins, das die Gelenkfläche für das Kniegelenk bildet. Bleiben nach der Heilung Unebenheiten oder Stufen zurück, stören diese die Gelenkfunktion und es kommt unvermeidlich zur vorzeitigen Kniegelenksarthrose. Um die Gelenkfläche möglichst originalgetreu zu rekonstruieren, hebt die Operateur*in den abgesunkenen Teil des Tibiaplateaus an und unterfüttert ihn mit Knochensubstanz aus dem Beckenkamm. Schrauben oder spezielle Abstützplatten bewahren den Knochen vor erneutem Abrutschen.
Schwierig ist auch die Behandlung von offenen Brüchen. Um die Gefahr von Knocheninfektionen (Osteomyelitis) zu minimieren, erfolgt die Fixierung des Knochens mit möglichst wenig eingebrachtem Material – Drähten, Schrauben, einem Marknagel oder einem äußeren Spanner (Fixateur externe).
Behandlungskomplikationen
Vor allem im Rahmen der konservativen Behandlung kann es durch die lange Ruhigstellung zu einer tiefen Beinvenenthrombose kommen. Gefürchtete Komplikation bei der operativen Versorgung ist die Verletzung von Gefäßen und Nerven.
Heilt der Knochen nicht richtig aus, droht eine Pseudarthrose (Falsch-Gelenk). Heilt er in einer falschen Position aus, bleibt eine Fehlstellung zurück.
Prognose
Einfache Brüche heilen meist nach etwa sechs Wochen. Bei offenen Brüchen dauert die Heilung oft deutlich länger. Wie schnell das Bein wieder belastet werden darf, hängt von der Art des Bruchs und der Versorgung ab – die Spannbreite reicht von zwei Wochen bis sechs Monaten.
Auch bei optimaler Operationstechnik gelingt nicht immer eine befriedigende Heilung. Bleibende Fehlstellungen oder Knieinstabilitäten gehören zu den häufigsten Folgen.
Ihre Apotheke empfiehlt
Was Sie selbst tun können
- Nicht zu früh belasten. Damit der Knochenbruch gut heilt, darf das Bein auch in der Orthese oder im Gehgips nur so stark belastet werden, wie es die Ärzt*in vorgegeben hat.
- Thrombosespritze nicht vergessen. Steckt das Bein im Gips oder in einer Orthese, muss sich die Betroffene in der Regel jeden Tag eine gerinnungshemmende Spritze geben. Wird die Thrombosespritze weggelassen oder vergessen, drohen Beinvenenthrombosen und die Verschleppung von Thrombosefragmenten in die Lunge (Lungenembolie).
- Nicht unter dem Gips kratzen! Auch wenn es stark juckt, darf man sich keinesfalls mit einer Stricknadel oder Ähnlichem unter dem Gips kratzen. Denn dabei kann die Haut verletzt und infiziert werden.
X-Bein und O-Bein
X-Bein (Genu valgus, Knickbein): Verkleinerung des Außenwinkels zwischen Oberschenkelknochen und Schienbein am Kniegelenk von normalerweise 174° auf weniger als 150°. Die Achsenfehlstellung ist entweder angeboren oder erworben, z. B. durch Verletzungen und Operationen am Außenmeniskus, oder an außen gelegenen Knochenbereichen. Die häufige Langzeitfolge einer Kniegelenksarthrose lässt sich durch eine frühzeitige operative Korrektur der Fehlstellung (Umstellungsosteotomie) verhindern oder zumindest verzögern.
O-Bein (Genu varus, Reiterbein): Krankhafte Vergrößerung des oben beschriebenen Winkels. Häufige Ursachen sind eine innen gelegene Kniegelenksarthrose, Rachitis, Beinverkürzung der Gegenseite sowie Operationen und Verletzungen am Innenmeniskus, oder an innen gelegenen Knochenbereichen. Wenn konservative Maßnahmen wie eine Schuhranderhöhung nicht ausreichen, ist in ausgeprägten Fällen eine Korrektur der Achsenabweichung erforderlich.
Leitbeschwerden
- Verstärkte Abknickung der Unterschenkel im Kniegelenk nach außen (X-Bein) bzw. innen (O-Bein)
- Bei X-Bein Aneinanderreiben der Knie, oft Unsicherheitsgefühl beim Gehen auf unebenem Gelände
- Bei O-Bein deutlicher Abstand zwischen den Kniegelenken, wenn die Füße geschlossen sind
- Watschelnder Gang, rasches Ermüden beim Gehen
- Bei einseitiger Achsenabweichung eventuell sichtbarer Schiefstand des Beckens.
Wann zum Arzt
In den nächsten Wochen bei O-Beinen jenseits des Säuglingsalters und X-Beinen jenseits des 6. Lebensjahrs.
Die Erkrankung
Normalerweise treffen im Kniegelenk Oberschenkel und Schienbein so aufeinander, dass sie einen nach außen offenen Winkel von 174° einschließen. Diese Stellung entspricht einer leichten X-Bein-Stellung. Die Mitte des Kniegelenks liegt dabei etwas innerhalb einer gedachten Linie (Traglinie), die zwischen der Mitte des Hüftgelenks und der Mitte des oberen Sprunggelenks verläuft und die Last des Rumpfs auf den Fuß überträgt. Rückt das Kniegelenk aus dieser Position weiter nach innen, entsteht eine krankhafte X-Bein-Stellung – umgekehrt eine (stets krankhafte) O-Bein-Stellung, wenn sich der Mittelpunkt des Knies nach außen verschiebt. Die Ursachen für beide Achsenabweichungen sind ähnlich und reichen von (seltenen) angeborenen Fehlbildungen über Operationen und Verletzungen am Kniegelenk bis hin zu Kniegelenksarthrosen und -entzündungen, z. B. im Rahmen einer Septischen Arthritis oder Rheumatoiden Arthritis. Für O-Beine können auch allgemeine Erkrankungen wie eine Rachitis oder Gicht verantwortlich sein.
Im Volksmund sind O-Beine auch als Fußballerbeine bekannt, da sie bei diesem Sport gehäuft auftreten. Die Ursache liegt wahrscheinlich in einer asymmetrischen Krafteinwirkung auf die Kniegelenke, bedingt durch eine überstarke Entwicklung der inneren Beinmuskulatur.
Unabhängig von der Ursache führt eine Achsenabweichung im Knie zu einer asymmetrischen Belastung des Kniegelenks und längerfristig zu Schäden am überstrapazierten Bereich des Gelenkknorpels. Die Entwicklung einer Kniegelenksarthrose ist damit programmiert, bei O-Beinen an der Innenseite des Gelenks (mediale Gonarthrose), bei X-Beinen an der Außenseite (laterale Gonarthrose). Als Folge verstärkt sich die Achsenfehlstellung und beschleunigt die Abnutzung des geschädigten Knorpels – ein Teufelskreis entsteht.
In der orthopädischen Praxis tauchen häufig besorgte Eltern auf, die ihr Kind mit X- oder O-Beinen vorstellen. Im Säuglingsalter ist eine O-Bein-Stellung jedoch normal und gleicht sich mit dem Längenwachstum aus. Oft entwickeln sich im Kindergartenalter sogar deutlich sichtbare X-Beine, die ebenfalls keine krankhafte Bedeutung haben und spätestens um die Zeit des Schuleintritts einer normalen, leichten X-Bein-Stellung weichen.
Das macht der Arzt
Die Blickdiagnose einer Achsenfehlstellung am Kniegelenk bestätigt der Arzt durch Röntgenuntersuchungen, die gleichzeitig wichtige Informationen für eine spätere Operation liefern. Diese ist erforderlich, wenn Arthrose droht oder bereits eingetreten ist und konservative Maßnahmen wie eine äußere oder innere Schuhranderhöhung zum Ausgleich nicht ausreichen. Bei leichten Fehlstellungen genügt es eventuell, den Kniegelenkknorpel im Rahmen einer Gelenkspiegelung (Arthroskopie) zu glätten. Meistens ist jedoch eine Umstellungsoperation (Umstellungsosteotomie) erforderlich, die eine (Über-)Korrektur der Achsenabweichung zum Ziel hat und die übermäßige Last vom kranken Gelenkanteil zum gesunden Gelenkanteil verlagert. Zu diesem Zweck durchtrennt der Operateur den Schienbeinknochen unterhalb des Kniegelenks (Tibiakopfosteotomie), seltener und nur bei X-Beinen den Oberschenkelknochen oberhalb des Kniegelenks, und entfernt einen äußeren oder inneren Knochenkeil. Anschließend verbindet er die beiden Knochenstücke in der neuen Position mittels Platten, Schrauben oder Klammern. Als Alternative steht seit einigen Jahren ein Implantat zur Verfügung, mit dem der Operateur den durchgesägten Schienbeinkopf in aufgeklappter Stellung stabilisiert, ohne einen Knochenkeil zu entnehmen. Die entstandene Lücke füllt der Körper im Lauf eines Jahrs mit Knochenmaterial auf.
Nach jeder Operation steht der Patient bereits am 1. Tag mit Gehstützen auf und beginnt mit Bewegungsübungen. Für etwa 6 Wochen erhält das operierte Knie eine Gipshülse oder Orthese und wird nur mit einem Teil des Körpergewichts belastet. Eine volle Belastung ist ab dem 3. bis 4. Monat nach der Operation erlaubt. Das eingebrachte Metall verbleibt 18 Monate im Körper. Bei genauer Planung und Durchführung führen Korrekturoperationen zu einer deutlichen Besserung arthrosebedingter Beschwerden. Sie hält im Durchschnitt mindestens 10 Jahre an und erlaubt es dem Patienten meist, Alltagsaktivitäten und Sport wieder aufzunehmen. Da die Operation jedoch bereits entstandene Knorpelschäden nicht rückgängig macht, ist eine frühzeitige Planung der Operation wichtig, um das Gelenk in einem möglichst guten Zustand zu erhalten.
Bei fortgeschrittener Arthrose bleibt nur der Kniegelenksersatz.
